Vene varicose in gravidanza: cause e rimedi
Il problema delle vene varicose in gravidanza è piuttosto frequente, soprattutto se la donna soffre già di questo disturbo. Vediamo quali sono le cause, le zone atipiche in cui si manifestano nella gestante, come prevenire e curare le varici nella donna incinta.
In gravidanza l'apparizione di varici e segni di insufficienza venosa o il peggioramento di sintomi già esistenti è fenomeno frequente. Quando si parla di vene varicose in gravidanza si tratta per lo più di edemi degli arti inferiori, comparsa o progressione di varicosità e teleangectasie (capillari dilatati), raramente di complicazioni più gravi (tromboflebite superficiale, Trombosi Venosa Profonda).
Indice
Cause delle varici in gravidanza
L’origine di questi fenomeni è legata al sommarsi di una serie di condizioni coincidenti nel periodo gravidico.

Tra i fattori che possono causare le vene varicose in gravidanza ricordiamo:
- Familiarità
- Aumento del peso corporeo
- Aumento del Volume Plasmatico
- Compressione esercitata dall’utero gravido sulle strutture venose endoaddominali soprattutto nelle ultime settimane
- Aumento della portata nei plessi venosi periuterini e periovarici, con incremento del flusso anche nei vasi iliaci, responsabile del rallentamento dello scarico venoso degli arti inferiori
- Possibilità di reflussi a partenza dai plessi venosi periuterini e periovarici per insufficienza valvolare (congenita o sopravvenuta) e formazione di vie di scarico anomale in direzione dei plessi venosi della parete addominale, del perineo, dei genitali esterni, delle emorroidi, e quindi verso gli arti inferiori.
- Condizionamento ormonale espresso dall’effetto rilassante del progesterone sul tono delle pareti venose: esso è presente già in fase precoce, tanto che le manifestazioni cliniche possono precedere la conoscenza dello stato gravidico
- Riduzione delle escursioni del diaframma e dell’effetto aspirativo degli atti respiratori
- Ripercussioni sul sistema venoso legate alle manovre del parto: aumento della pressione endoaddominale durante l’espulsione, parto operativo, ecc.
- Variazioni dell’assetto coagulativo.
Come e dove si manifestano le vene varicose?
Le manifestazioni cliniche della insufficienza venosa a volte possono essere il primo segno di una gravidanza: esse sono rappresentate nei casi più lievi da parestesie (formicolio, tensione, calore, ecc), che spesso si confondono con sintomi di tipo sciatalgico, e dall’edema delle estremità, generalmente ingravescente col procedere della gestazione e almeno inizialmente ridotto dalla postura antideclive.
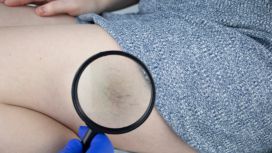
La comparsa progressiva di varicosità e di teleangectasie (capillari dilatati) risulta piuttosto frequente, soprattutto nelle gravidanze successive alla prima, e tende generalmente a regredire almeno parzialmente dopo il parto.
L'estensione di manifestazioni varicose preesistenti è la regola, ma tende anch’essa al ridimensionamento successivo, sia pure con la stabilizzazione su una situazione peggiorativa rispetto alla precedente.
Oltre alla consueta distribuzione topografica, l'insorgenza di vene varicose avviene talvolta in sedi atipiche a causa di reflussi a partenza addominopelvica:
- parete addominale
- regione vulvare o vaginale inferiore
- regione perineale ed emorroidaria
- regione glutea, radice degli arti
- reflussi più lunghi possono raggiungere anche la parte inferiore degli arti o manifestarsi attraverso il cedimento di vene perforanti a diverso livello.
La comparsa di complicazioni più gravi (flebite, varicoflebite, Trombosi Venosa Profonda) è fortunatamente meno frequente, legata per lo più a fattori predisponenti: preesistenza di varici, obesità, cardiopatie, congenita diatesi trombofilica (eccesso di coagulazione), immobilizzazione prolungata, terapia progestinica, ecc. Essa rende molto impegnativa la gestione successiva della gestazione e del puerperio.
Per approfondire:10 domande sulle vene varicose
Diagnosi della malattia varicosa
La valutazione diagnostica delle manifestazioni di vene varicose in gravidanza richiede di necessità competenze specialistiche che affianchino il periodico controllo ostetrico-ginecologico.
In realtà un approccio specialistico sarebbe auspicabile ancor prima dell’inizio della gravidanza, allo scopo di identificare e minimizzare fattori predisponenti e manifestazioni cliniche iniziali e misconosciute di insufficienza venosa con la finalità di indirizzare opportunamente misure preventive che hanno importanza ed efficacia fondamentali.
È molto discussa la scelta di correggere una malattia varicosa prima della gravidanza o di rimandarne il trattamento ad una fase successiva. L’una e l’altra opzione hanno in realtà vantaggi e svantaggi:
- il trattamento preventivo (chirurgico, scleroterapico) avrà il vantaggio di mettere la paziente in condizioni di affrontare la gravidanza in maniera più confortevole, gravata da una sintomatologia più contenuta e una minore esposizione al rischio di complicazioni (flebite, TVP), pur dovendo prevedere la possibilità di un “ritorno” successivo, dopo il puerperio, per trattare eventuali nuove manifestazioni;
- la seconda opzione di un intervento terapeutico dopo la/le gravidanza/e, a danni stabilizzati comporterà al contrario la inevitabile progressione dei sintomi clinici e soggettivi durante la gestazione e la possibilità di complicazioni da dover gestire con tutte le limitazioni che lo stato gestazionale impone sul piano terapeutico.
Il controllo in corso di gravidanza potrà avvenire con cadenza trimestrale o secondo necessità legate a situazioni particolari.
L’esame clinico, eventualmente integrato da metodiche strumentali (Doppler, Ecocolordoppler) sarà esteso alla attenta ricerca dei ”punti di fuga” sopra ricordati allo scopo di valutarne la continenza, l’evoluzione e la successiva involuzione.
Come prevenire le vene varicose in gravidanza
L’impiego di principi attivi farmacologici flebotropi, salvo casi particolari, è proscritto in corso di gravidanza e il controllo delle manifestazioni cliniche è fondamentalmente affidato alla elastocompressione e a provvedimenti igienico-posturali.
Rimedi e calze elastiche per le varici
Per migliorare la circolazione delle gambe in gravidanza esiste una enorme varietà di calze elastiche specifiche per la gestante e per laparticolare conformazione anatomica che il suo stato comporta: il tipo e modello deve essere opportunamente identificato e prescritto dallo specialista sulla base dei rilievi clinico-anamnestici, potendo variare anche più volte nel corso della gravidanza.
È importante che la paziente apprenda che tanto maggiore sarà la sua compliance con questo presidio e la assiduità nell’indossarlo, pur con le comprensibili difficoltà soprattutto nelle ultime settimane, tanto maggiore resterà la possibilità di minimizzare e contenere danni permanenti al suo sistema venoso.
Le raccomandazioni tipicamente fornite a chi soffre di insufficienza venosa (calzature, decubito, abbigliamento, regolarità dell’alvo, ecc) acquistano in questo particolare stato fisiologico particolare rilevanza ed efficacia.
Come curare le varici in gravidanza?
La necessità di una profilassi tromboembolica pre-post partum viene generalmente presa in considerazione con l’opportuna attenzione dall’Ostetrico-ginecologo, secondo protocolli standard e conformemente ad una esperienza ormai ampiamente consolidata anche in questo settore specialistico.
La presenza di varici vulvovaginali non rappresenta generalmente una controindicazione al parto naturale, salvo che la loro estensione non rappresenti un inaccettabile rischio emorragico e, del tutto eccezionalmente, ne è richiesto un preventivo trattamento.
Terapie mediche improcrastinabili (anticoagulanti a dosaggio elevato, ecc) o trattamenti invasivi saranno ovviamente considerati solo in caso di necessità e pericolo (trombosi ascendente della Safena, TVP, Embolia Polmonare, ecc).
Una rivalutazione dello stato del sistema venoso è raccomandata a fine puerperio, pur considerando che proprio in quel periodo la paziente, oberata da comprensibili incombenze assistenziali per il nuovo nato, tende generalmente a sottovalutare e rimandare la necessità del controllo.