La spalla instabile
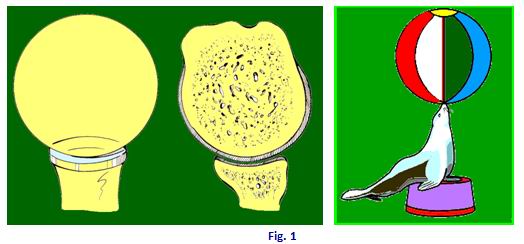
L'articolazione della spalla è una delle più instabili del corpo umano, un esempio molto esemplificativo si fa paragonandola ad una pallina da golf appoggiata sul “tee”. In tutte le sue posizioni durante la rotazione, infatti, la testa omerale prende contatto solo nel 25-30% con la superficie della glena. La sua stabilità è affidata, pertanto, esclusivamente ad alcuni elementi anatomici - labbro glenoideo, capsula e muscoli - che tengono ben aderente la testa omerale alla glena durante tutti i movimenti. L'articolo affronta l'argomento delle instabilità della spalla alla luce della recente letteratura
L'articolazione della spalla è una delle più instabili del corpo umano, un esempio molto esemplificativo si fa paragonandola ad una pallina da golf appoggiata sul “tee” (Fig. 1). In tutte le sue posizioni durante la rotazione, infatti, la testa omerale prende contatto solo nel 25-30% con la superficie della glena.
La sua stabilità è affidata, pertanto, esclusivamente ad alcuni elementi anatomici - labbro glenoideo, capsula e muscoli - che tengono ben aderente la testa omerale alla glena durante tutti i movimenti.
Appartiene al gruppo dell’enartrosi, intendendo con questo termine un’articolazione mobile, le cui superfici articolari sono costituite da una forma sferica o semisferica e da una concavità anch’essa sferica. La testa dell’omero è quella a forma di sfera mentre la cavità glenoidea della scapola è quella a concavità sferica potenziata, ai bordi, dal labbro glenoideo.
La capsula articolare s’inserisce, sulla scapola, in corrispondenza del contorno della cavità glenoidea e sull’omero lungo il collo anatomico. La capsula articolare è rinforzata superiormente dal legamento coraco-omerale (LCO), anteriormente presenta tre ispessimenti che sono: il legamento gleno-omerale superiore (LGOS), il legamento gleno-omerale medio (LGOM) e il legamento gleno-omerale inferiore (LGOI).
Anatomia e biomeccanica
La complessità dell’articolazione della spalla, sia anatomica sia biomeccanica, ha sviluppato negli anni una pletora di studi. E’ lecito poter affermare che, ad oggi, la stragrande maggioranza dei progressi lo si deve all’avvento dell’artroscopia oltre che agli innegabili studi di ingegneria biomeccanica.
I fattori responsabili del mantenimento della "stabilità articolare" sono:
1. Fattori statici
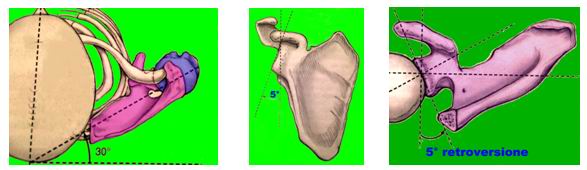
a) Angolo di versione glenoideo
Il piano scapolare è inclinato in avanti di 30° circa e 3° in alto; la glena ha un’inclinazione craniale di 5° e lo stesso in retroversione.
b) Cercine glenoideo
Oltre alla funzione di compensare la scarsa superficie di contatto tra la testa omerale e la glena, agisce anche come punto di ancoraggio del tendine del CLBB e del LGOI.
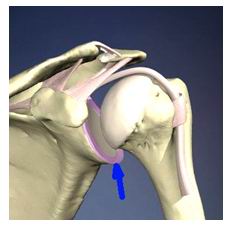
c) Pressione intrarticolare negativa
La comparsa di aperture nell’articolazione possono essere causa di una sublussazione inferiore (come ha dimostrato Warner e coll.)
d) Adesione/Coesione
e) Capsula e legamenti (LGOS, LGOM, LGOI, LCO)
La capsula gleno/omerale è sottile, circa 5mm.; i legamenti gleno omerali sostengono molto la stabilità articolare durante i movimenti ad estremi gradi.
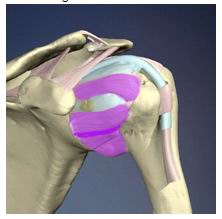
f) Cuffia dei rotatori (SSP,SST, SSC, PR)
La CDR agisce come stabilizzatore statico ma anche come dinamico. Come si vede nella fig. 2, gli agganci tendinei alla testa omerale del SSC e del PR tengono compresso l’omero sulla glena
2. Fattori dinamici
a) Cuffia dei rotatori
Durante i movimenti della spalla, i tendini della CDR (insieme al CLB) agiscono generando un vettore di compressione sulla glena mantenendo e garantendo la stabilità (Fig. 2)
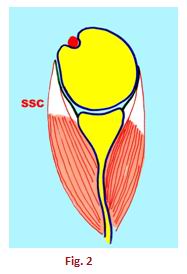
b) Capo Lungo Bicipite Brachiale (puntino rosso della Fig.2)
Ha una funzione concorrenziale alla CDR nel mantenere la compressione della testa omerale sulla glena della scapola.
c) Rotatori della scapola (Trapezio, Romboide, Gran Dorsale, Dentato Anteriore, Elevatore Scapola)
Hanno una funzione importantissima, consentono alla glena di adattarsi ai cambiamenti di posizione del braccio.
d) Propriocezione
I meccanocettori presenti nella spalla a livello muscolare e legamentoso interagendo fra loro determinano un meccanismo protettivo contro le instabilità.
Lassità e instabilità
Una precisa descrizione tra significato di lassità e quello di instabilità è fondamentale per comprendere questo complesso capitolo.
[A] Per Lassità s’intende una particolare condizione anatomica fisiologica dell’articolazione gleno/omerale caratterizzata dal fatto che l’esaminatore, durante l’esame obiettivo, riesce a traslare la testa omerale senza provocare dolore al paziente. Vi sono tre gradi di lassità:
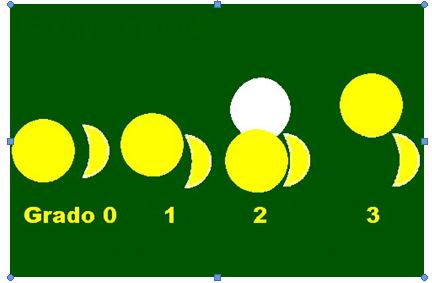
[B] Per Instabilità s’intende una condizione assolutamente patologica dell’articolazione gleno/omerale che si manifesta con dolore e impaccio articolare; è associata ad una eccessiva traslazione della testa omerale perdendo, in certi casi, al diritto di domicilio nella fossa glenoidea.
L’instabilità può essere suddivisa per:
1) Grado
- Lussazione
E’ la completa disgiunzione tra le superfici articolari gleno-omerale; spesso è richiesta la manovra di riduzione per il ripristino dei rapporti articolari. - Sublussazione
S’intende un’instabilità senza perdita completa dei rapporti articolari; spesso c’è presenza di dolore senza un apparente segno d’instabilità.
2) Frequenza
- Acuta
Definita “lussazione acuta primaria della spalla”- solitamente post traumatica - produce una sintomatologia tale che fa giungere in tempi brevi il paziente all’osservazione del medico; questa condizione può richiedere la riduzione da parte del sanitario oppure possono anche ridursi spontaneamente. - Cronica
Questo tipo di instabilità è caratterizzata da episodi ricorrenti di lussazione acuta (instabilità recidivante) oppure la lussazione può rimanere non ridotta per un periodo più o meno lungo (instabilità fissa).
3) Eziologia
- Traumatica
Evento traumatico ad alto potenziale energetico oppure microtraumi, si presenta in circa 90% dei casi. - Atraumatica
In questo caso i pazienti possono avere la capacità di lussare spontaneamente la spalla; addirittura possono atteggiare la spalla in sublussazione o lussazione; si presenta in circa 5% dei casi. - Acquisita
- Congenita
- Neuromuscolare
4) Direzione
- Unidirezionale
Anteriore, posteriore, inferiore - Bidirezionale
Antero/inferiore, postero/inferiore - Multidirezionale
Classificazione
Comprendere bene l’instabilità di spalla, significa averla studiata in modo completo al fine di stabilire una precisa classificazione. Tanto più accurata e completa è una classificazione tanto più consente di attuare programmi terapeutici mirati. Riporto brevemente le principali classificazioni, in ordine di tempo:
1) Neer – 1980
- Atraumatica
Caratterizzata da lassità congenita e nessuna modifica del labbro e/o ossea. - Traumatica
Avviene dopo un infortunio di una certa entità - nessuna lassità articolare. - Acquisita
Ripetuti eventi microtraumatici e lievi lesioni ripetute nel tempo determinano un aumento del volume capsulare unite a modifiche del labbro/ossee
2) Thomas and Matsen – 1989
- T.U.B.S. (Traumatic Unilateral Bankart Surgery) – sono forme tipicamente post traumatiche
- A.M.B.R.I. (Atraumatic Multidirectional Bilateral Rehabilitation Inferior capsular shift) – caratterizzate da un particolare costituzione
3) Bayley – 2003 (Congress of the European Society for the Surgery of the Shoulder and the Elbow)
Sviluppata al Royal National Orthopaedic Hospital e utilizzata nel corso degli ultimi anni. Il sistema funziona bene per lussazioni complete anteriori e posteriori e anche per le sublussazioni e lussazioni. Il sistema tiene conto delle differenti cause della patologia d’instabilità di spalla; incorpora una gradualità tra causa traumatica da quell’atraumatica e infine incorpora una gradualità delle caratteristiche muscolari. SI suddivide in tre gruppi di base o polari:
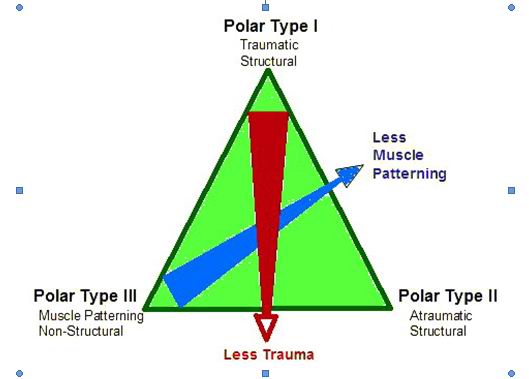
POLARE TIPO I – Traumatica strutturale: a) acuta; b) persistente; c) ricorrente;
• trauma significativo
• difetto osseo di Bankart
• qualità muscolare normale
• di solito unilaterale
POLARE TIPO II - Atraumatica strutturale: a) recidiva;
• nessun trauma
• danni strutturali delle superfici articolari
• disfunzione capsulare
• qualità muscolare normale
• non di rado bilaterale
POLARE TIPO III - Abituale non strutturale: a) recidiva; b) persistente;
• nessun trauma
• nessun danno strutturale alle superfici articolari
• Disfunzione capsulare
• qualità muscolare anormale
• spesso bilaterali
Questa classificazione sull’instabilità di spalla è la più attuale proposta.
Come si può facilmente intuire, è possibile che durante lo studio del paziente, sia clinico sia strumentale nonché eventuale riscontro artroscopico, ci possono essere delle sovrapposizioni fra i gruppi.
I vantaggi di questo sistema sono legati al fatto che il “triangolo” fornisce un valido mezzo per classificare tutte le instabilità di spalla attraverso un criterio uniforme; consente inoltre la possibilità di implementarlo nel tempo, è facile da ricordare e, non ultimo, rappresenta un valido parametro di trattamento per tutte le tipologie d’instabilità di spalla.
Diagnosi
Il percorso diagnostico cambia a seconda che si tratti di una lussazione acuta o cronica. In caso di lussazione acuta la diagnosi è agevole e viene subito posta alla sola visita clinica del paziente che giunge all’osservazione del medico. Diverso è il caso di lussazioni croniche che necessitano uno studio più accurato.
La raccolta dell’anamnesi remota e della storia clinica recente è di fondamentale importanza. Si cerca di stabilire l’esordio della sintomatologia (se trauma maggiore, se trauma minore, se atraumatico), il tipo di instabilità (lussazione, sublussazione) e le circostanze correlate ovvero i momenti di attività (lavorativa o ludica) che hanno determinato le eventuali varie lussazioni.
Lo studio della sintomatologia è altresì importante e serve a classificare il tipo di dolore (acuto, subacuto, cronico), inoltre viene ricercata l’eventuale presenza di rumori articolari e, infine, a riconoscere eventuali sintomi neurologici.
Si passa, quindi, alla valutazione clinica:
- Esame clinico
- Esame con test specifici
- Test dell’apprensione
- Test del cassetto
- Sulcus sign
- Relocation
- Load and shift
Allo studio delle indagini strumentali:
- Radiografia
- AP in extra
- AP in intra
- Assiali
- Ecografia
- CLB, SAD, SSP, SST, SSC
- TC
- Senza contrasto
- Con contrasto (sensibilità 76%, specificità 80%)
- RM
- Standard senza contrasto
- Con contrasto intrarticolare (Artro-RM sensibilità 93%, specificità 90%)
- Esame EMG e NG
Terapia
Quando ci si trova ad affrontare un caso di lussazione acuta di spalla, il trattamento da intraprendere in prima istanza è certamente di tipo conservativo. Dopo aver effettuato la riduzione (a volte anche in narcosi) si applica un bendaggio alla Desault o, meglio, utilizzando i preconfezionati (Fig. 3).
Fig. 3
Trascorso un periodo di circa 4 settimane si rimuove il bendaggio, si effettua una valutazione clinica e si autorizza una lenta e graduale mobilizzazione della spalla con rinforzo della muscolatura.
Negli ultimi anni c’è stata una grande discussione su quando eseguire l’intervento chirurgico. Non credo che si possa stabilire un tempo preciso per l’intervento chirurgico poiché l’indicazione varia secondo i casi.
Certe volte è lo stesso paziente che chiede di essere operato poiché non tollera più il disagio che avverte sia nel mondo del lavoro sia in quello sportivo.
Molti autori consigliano il trattamento chirurgico dopo il secondo, terzo episodio di lussazione. A favore di questo principio è di ritenere che le lussazioni procurino nel tempo danni anatomici importanti che si riflettono negativamente sul risultato chirurgico.
Le tecniche utilizzate sono Artroscopiche e Artrotomiche.
Anche nella scelta di quale tecnica da utilizzare, ci sono controversie legate alla scuola di pensiero. Ultimamente ci sono chirurghi che riescono ad effettuare l’interventi di Latarjet anche per via artroscopica.
La tendenza degli ultimi anni è che la scelta della tecnica chirurgica sia personalizzata per quel paziente e questo è reso possibile grazie agli sviluppi tecnologici degli ultimi anni. La scelta della tecnica chirurgica, tuttavia, è subordinata a:
- Età del paziente
- Numero di lussazioni
- Sintomatologia dolorosa
- Impedimento nell’attività di lavoro o sportiva
- Tipologia della lussazione e lesioni correlate
La via Artroscopica offre molti vantaggi: tempi operatori brevi, ridotta perdita di sangue, minima cicatrice cutanea, ridotto dolore post operatorio, migliore conservazione dei tessuti.
La via Artrotomica può essere scelta dal chirurgo dopo alcune considerazioni che scaturiscono da molti fattori studiati. In generale si può affermare che i pazienti che richiedono questo tipo d’intervento chirurgico sono quelli con rilevanti problemi capsulari, lassità capsulare, lesione “bony Bankart”, sofferenti di artrite gleno-omerale, associata a lesione della cuffia dei rotatori o in presenza di una proprietà scadente dei tessuti.
Una buona fisioterapia può essere molto utile per rinforzare i muscoli delle spalle finalizzata alla perfetta tenutadella spalla ed evitare ulteriore instabilità.
Complicanze
Nonostante i progressi ottenuti negli ultimi anni la chirurgia ripartiva della instabilità di spalla ha un tasso di recidiva pari al 5%.
Prevenzione
Una massa muscolare efficiente ha come effetto la buona tenuta dell’articolazione della spalla. Pertanto, la migliore prevenzione contro la lussazione della spalla, sublussazione, e, in generale, dell'instabilità è una fisioterapia mirata a bilanciare la massa muscolare del cingolo scapolare
Bibliografia
- Ahmed SMY, Mansingh R, Laxmanan P and Nicol MF. What is The Preferred Method of the anterior Shoulder dislocation Among European Surgeons? Is There a Need to Change The Practice?J. Injury 2006; 12: 94.
- Allain J., Goutallier D., Glorian C. Long term results of the Latarjetprocedure for the treatment of anterior instability of the shoulder. J Bone Joint Surg Am. 1998; 80: pp841-852
- Aronen JG and Chronister RD. anterior Shoulder Dicloations: Easing Reduction by Using Linear Traction Techniques. Phy Sports Med 1995; 23: 65 - 69.
- Anand J, Thakur, Ramachandran, Narayan. Painless Reduction of Shoulderdislocation By Kocher's Method. The Journal of Bone and Joint Surgery 1990;72-B:524.
- Beeson MS. Complications of Shoulder dislocation. American Journal of Emergency Medicine 1999; 17; 3: 288 - 294.
- Bradley-Edwards T., Walch G. The Latarjet procedure for recurrent anteriorshoulder instability: rationale and technique. Operative techniques in Sports Medicine. 2002; 10(1): pp25-32
- Ceroni D, Sadri H, and Leuenberger A. Radiographic Evaluation of anteriordislocation of The Shoulder. Acta Radiologica 2000; 41: 658-61
- Christofi T, Kallis DA, Raptis M, Rowland and Ryan J. Management of Shoulderdislocations. Trauma 2007; 9: 39-46
- Davy AR and Drew SJ. Management of Shoulder dislocation- Are we doing enough to reduce the risk of recurrence? Injury, Int. J. Care Injured 2002; 33: 775 - 779.
- De Beer JF., Roberts C. Glenoid Bone Defects - Open Latarjet with Congruent Arc Modification. Orthop Clin N Am. 2010; 41: pp407-415
- Kazar B and Relovszky E. Prognosis of primary dislocation of the shoulder. Acta Orthop Scand 1969; 40: 216-24.
- Kroner K, Lind T and Jensen J. The Epidemiology of Sholder dislocations. Arch Orthop Trauma Surg 1989; 108: 288 - 1290.
- McNamara RM. Reduction of anterior Shoulder dislocations by Scapular Manipulation. Annals of Emergency Medicine 1993; 21: 1140 - 1144.
- Simonet WT, Melton LJ, Cofield RH, and Ilstrup DM. Incidence of anteriorShoulder dislocation in Olmsted County, Minnesota. Clin Orthop 1984; 186: 186 – 191
- McRae R. Pocketbook of Orthopaedics and fractures 2nd Edition. Churchill Livingstone Elsevier 2006: 276-280
- Pasila M, Jaroma H, Kiviluoto O et al. Early complications of Primary Shoulderdislocations. Acta Orthop Scand 1978; 49:260 - 263.
- Mizuno K and Hirohata K. Diagnosis of Recurrent Traumatic anteriorSubluxation of the Shoulder. Clin Orthop 1983; 179: 160 - 167.
- DePalma AF, Flannery GF: Acute anterior dislocation of the Shoulder. Am J Sports Med. 1973; 1: 6-15.
- Cunningham NJ. Technique for Reduction of Anteroinferior Shoulderdislocation. Emergency Medicine Australasia 2005; 17: 463 – 471
- Perron AD, Ingerski MS, Brady WJ, Erling BF, and Ullman EA. Acute Complications Associated with anterior dislocation at an Academic Emergency Department. J. Emerg. Med 2003; 24: 141 - 145.
- Laat EA, Visser CP, Coene LN, Pahlplatz PV and Tavy DL. Nerve Lesions in Primary Shoulder dislocations and Humeral Neck fractures. The Journal of Bone and Joint Surgery 1994; 76B; 3 381 - 383.
- Graham JM, Mattox KL, Feliciano DV, DeBakey ME. Vascular Injuries of the Axilla. Ann. Surg. 1982; 195; 2: 232 - 237.
- McLaughlin H. Injuries of the Shoulder and Arm. Trauma 1959: 233 - 296.
- Stayner LR, Cummings J, Anderson J, and Jobe C. Shoulder dislocations in patients older than forty years of age. Orthop. Clin. North Am 2000; 31: 231 - 239.
- McLaughlin HL and Cavallaro WU. Primary anterior dislocation of the Shoulder. American Journal of Surgery. 1950; 15: 615 - 621.
- Parvin RW. Closed Reduction of Common Soulder and Elbow dislocations Without Anaesthesia. Arch Surg 1957; 75: 972 - 975.
- Kocher T. Eine neue. Reductionsmethode fur Schultetrverrenkung. Berliner Klin Wehnschr 1870; 7: 101-105.
- Wilson JN. fracture and Joint Injuries Volume Two. Churchill Livingstone 1976: 559 - 565.