Spalla: le cause del dolore, del ridotto movimento e le modalità diagnostico-terapeutiche
Il dolore di spalla può essere isolato o accompagnato a riduzione del movimento. Molte possono essere le cause che possono determinare tale evenienza. In questa articolo si esplorano le cause che possono danneggiare la spalla, le patologie principali, l'iter diagnostico che porta alla diagnosi, le strategie terapeutiche ed infine un cenno alle principali strategie terapeutiche.
ANATOMIA E FISIOLOGIA
L'articolazione della spalla è una delle più complesse del corpo umano.
I movimenti sono consentiti grazie a 5 articolazioni che si muovono contemporaneamente con un meccanismo preciso. Le due articolazioni più importanti sono: la gleno-omerale (G/O) e la acromion-claveare (A/C. Le altre 3 sono: la subacromiale (SA), scapolo-toracica (ST) e sterno-claveare.
La gamma dei movimenti è assicurata da numerosi tendini tra cui i più importanti sono conosciuti con il nome di Cuffia dei Rotatori (CDR).
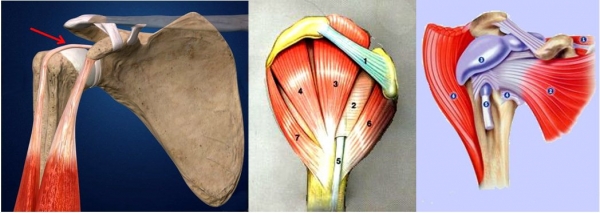
La sua stabilità, durante questo movimento, è affidata ad alcuni elementi anatomici: labbro o cercine glenoideo, capsula e muscoli.
Le tre ossa che compongono l’articolazione della spalla sono: omero, scapola e clavicola.
Grazie a questo complesso sistema muscolare-tendineo-articolare-legamentoso, siamo in grado di compiere ampi movimenti del braccio (avanti, indietro, in alto, in basso, di lato, dietro la testa, ecc.) che sono alla base ed indispensabili perla nostra vita quotidiana sia sociale sia di lavoro.
Allorquando sono lesionati uno o più di queste strutture anatomiche può essere doloroso o difficile effettuare qualsiasi movimento della spalla come il semplice sollevare il braccio sopra la testa.
COME SI PUO' DANNEGGIARE LA SPALLA
a) Lavoro - qualsiasi lavoro che impegna molto gli arti superiori può essere responsabile di un dolore alla spalla; pensiamo agli addetti alla macchina da caffè (tradizionale) dove per preparare il caffè, appunto, il barista deve sollevare ed abbassare la leva della pressione dell’acqua diverse volte nella giornata e migliaia di volte in un mese; pensiamo alle stiratrici che con il braccio devono sollevare il ferro da stiro e strofinarlo lungo i tessuti; pensiamo agli addetti alle stazioni di servizio di carburante; ecc.
b) Sport - anche in questo caso, alcuni sport predispongono a patologie della spalla maggiormente rispetto ad altri; esempio sono sport come: pallavolo, pallacanestro, nuoto, rugby, tennis, golf; ogni tecnica sportiva che comporta il sovraccarico sui tessuti articolari, tra cui tendini, possono concorrere allo sviluppo di una tendinite. Non è necessario essere un atleta professionista per sviluppare una patologia dolorosa di spalla poiché ogni persona che fa un qualsiasi sport per il quale è richiedono il lavoro in testa (come il lavoro di assemblaggio o di una macchina premendo in alto), e sollevamento di carichi pesanti sono a rischio di tendinite. Un colpo diretto alla zona delle spalle o cadere su un braccio teso può anche causare tendiniti spalla.
c) Traumatismi - molti traumi diretti o indiretti alla spalla possono esser causa di dolore direttamente per frattura delle componenti ossee o indirettamente per lesione dei tessuti anatomici (cartilagine, legamenti, capsula, tendini, muscoli) anzi descritti

d) Secondarie ad altre patologie - in questi casi la patologia primaria non comincia alla spalla ma ne è colpita solo secondariamente; fanno parte di questa categoria le patologie di tipo neurologico come la neuropatia del nervo soprascapolare oppure le patologie di origine vascolare come l’osteonecrosi della testa omerale; altre patologie possono avere una sede di origine più lontana come quelle della colonna vertebrale, del fegato, del cuore o della colecisti.
Negli ultimi anni si sta sempre più assistendo ad un aumento della patologia dolorosa della spalla nella popolazione over 60. Alcuni asseriscono che tale incidenza dipenda dal fatto che l’età della vita si è allungata e di conseguenza l’invecchiamento dei tessuti molli della spalla degenerano e non sottendono adeguatamente alle richieste funzionali. Personalmente ritengo condivisibile tale affermazione ma aggiungerei che i progressi tecnologici in ambito diagnostico, hanno dato la possibilità di scoprire ed identificare una serie di patologie che una volta venivano genericamente chiamate “periartriti di spalla” che in al giorno d’oggi non ha più alcun significato.
QUALI SONO LE PRINCIPALI PATOLOGIE
E’ indubbio che tutte le strutture anatomiche del cingolo scapolo-omerale possono essere responsabili di dolore e riduzione del movimento di spalla ma alcune di esse assumono una ruolo maggiormente predominante in termini di percentuale di incidenza. Queste sono:
- Tendiniti della cuffia dei rotatori – con tale termine si intende una infiammazione del tendine nella sua componente più superficiale che si chiama “peritenonio” (una membrana che avvolge il tendine). Solo in un secondo momento – laddove il grado di infiammazione avanza – si può determinare una lesione delle fibre tendinee vere e proprio che possono portare finanche alla rottura del tendine stesso.
- Borsite subacromiale – è una tipo di infiammazione che colpisce non più i tendini bensì una borsa cioè una vescichetta molto viscosa che, in condizioni di normalità, agevola lo scorrimento delle strutture muscolo tendinee a livello dello sazio compreso tra la testa dell’omero e l’osso acromiale della scapola (NOTA AA – la tendinite e la borsite subacromiale della spalla rappresentano la cause più comuni di dolore alla spalla e, se non trattate, possono portare a rigidità; proprio per questo motivo è assolutamente importante identificare immediatamente la fase iniziale di questi fenomeni infiammatori al fine di in instaurare subito una terapia mirata atta a risolvere il dolore ed impedire il peggioramento che può portare finanche alla rigidità di spalla).
- Sindrome da conflitto subacromiale - questa è una patologia abbastanza comune come la tendinite anche se in minor percentuale. La causa di questo conflitto può essere primaria, legata ad una anomala conformazione dell’acromion oppure secondaria legata ad una condizione di artrosi dell’articolazione acromion/claveare che, in uno stadio avanzato, ha prodotto osteofiti (una escrescenza di tessuto osseo localizzata sulla superficie articolare di un osso)
- Artrite – con tale termine si indicano una serie di processi infiammatori dell’articolazione che si instaurano in conseguenza di una aggressione batterica, reumatica, immunologica, ecc.; si distinguono anche alcune forme idiopatiche giovanili.
- Lesioni della cartilagine articolare e lesione dei tendini della cuffia dei rotatori – queste due possibili cause di dolore e riduzione del movimento di spalla si verificano quasi sempre in conseguenza di un trauma soprattutto nei giovani ma possono manifestarsi anche in conseguenza di una patologia degenerativa (usura) soprattutto nella popolazione over 55.
- Osteofiti – la formazione di questi è dovuta al prodotto di accumulo di calcio sulla cartilagine articolare; sono da considerare come una reazione del tessuto osseo, interessato da processi erosivi e irritativi cronici, volta a stabilire una maggior superficie di contatto tra i corpi articolari. Ne abbiamo già parlato come responsabili della sindrome da conflitto secondaria. In pratica sono delle sporgenze ossee che si sviluppano lungo i bordi delle articolazioni e tipicamente presenti in tutte le forme di osteoartrosi e sono in parte responsabili delle manifestazioni dolorose.
- Discopatia vertebrale cervicale – sono questi i casi in cui il dolore è riferito alla spalla e/o collo-spalla ma la causa è diversa dalla zona in cui si soffre. Il movimento della spalla può essere mantenuto all’inizio della malattia ma quando la compressione radicolare determina una compromissione anche della forza muscolare, ecco che anche il movimento della spalla è compromesso.
- Spalla congelata – la spalla congelata o capsulite adesiva, è una patologia poco frequente, circa il 2% della popolazione, ma estremamente invalidante. Caratteristiche principali di quest’affezione sono il dolore e la rigidità della spalla. Sono stati gli autori americani a chiamarla “Frozen Shoulder” (spalla congelata). E’ caratterizzata da una limitazione del movimento della spalla variabile a seconda del grado ed un inizio doloroso che può instaurarsi anche in assenza di anomalie intrinseche conosciute della spalla
- Lussazione della spalla – è una condizione abbastanza conosciuta soprattutto nei giovani; è opportuno, però, una precisa differenziazione tra significato di instabilità (lussazione) e quello di lassità. Per lassità s’intende una particolare condizione anatomica fisiologica dell’articolazione gleno/omerale caratterizzata dal fatto che l’esaminatore, durante l’esame obiettivo, riesce a traslare la testa omerale senza provocare dolore al paziente. Per instabilità s’intende una condizione assolutamente patologica dell’articolazione gleno/omerale che si manifesta con dolore e impaccio articolare; è associata ad una eccessiva traslazione della testa omerale perdendo, in certi casi, al diritto di domicilio nella fossa glenoidea. L’instabilità può essere suddivisa per: grado, frequenza, eziologia e direzione
- Frattura – è un termine molto noto e corrisponde ad una lesione parziale o totale di un osso della spalla o del braccio. Allorquando la frattura è scomposta (estremo allontanamento dei “pezzi” ossei) è di facile identificazione e trattamento ma vi sono condizioni più complesse come la frattura composta (contatto tra i “pezzi” ossei) o forme molto particolari che si definiscono: fratture da stress e o da sovraccarico e le fratture trabecolari o intraspongiose. In questi ultimi casi bisogna porre una particolare attenzione.
- Overuse e overstress – sono condizioni particolari che, in conseguenza di un uso eccessivo, ripetitivo e prolungato nel tempo della spalla possono produrre lesioni tali da causare dolore e riduzione del movimento della spalla.
- Altre condizioni – possono essere più o meno gravi, come una lesione del midollo spinale o un ischemia cardiaca può produrre dolore alla spalla.
ITER DIAGNOSTICO
Quando si presenta un dolore alla spalla e/o una riduzione dei movimento, non sempre il paziente si rivolge subito al medico del servizio sanitario (il medico curante). Purtroppo questo è un errore poiché il segnale di “dolore” e/o la riduzione del movimento della spalla può essere un primo “allarme” di una patologia che va riconosciuta subito. Il medico curante poi, se lo ritiene necessario, consiglia una consulenza dello specialista della spalla. Ecco i passaggi chiave:
STORIA CLINICA
Il primo passo che porta ad una precisa diagnosi del perché è comparso dolore e/o riduzione del movimento è quello di raccogliere la storia clinicadel paziente. Lo specialista indagherà facendo queste domande ed è bene che il paziente sia ben preparato a rispondere:
- Quando è cominciato il dolore (data della sua prima comparsa, giorni, mesi, anni)
- Com’è iniziato, ovvero se è comparso ad una sola spalla o ad entrambe
- Se improvviso, senza nessuna causa apparente,o dopo uno sforzo fisico
- Descrizione dell’area cutanea precisa del dolore della spalla (anteriore, posteriore, laterale, superiore, inferiore) ed eventuali irradiazioni del dolore
- Il dolore è presente a riposo o con il movimento
- Qualità del dolore (sordo compressivo, a puntura di spillo, a pugnalata, urente, ecc.)
- Se presente solo di giorno, di notte o continuo
- Se ci sono stati precedenti traumi alla spalla
- Se ci sono stati precedenti interventi chirurgici alla spalla
- Se ci sono state modificazioni della temperatura corporea
- Se ha notato un colore diverso della cute (più rosso, scuro, ecc.)
- Se ha notato un aumento del volume della spalla (gonfiore localizzato o diffuso)
- Cosa fa migliorare e cosa peggiorare la percezione del dolore
- Se ha dovuto modificare la qualità di vita e/o del lavoro
ESAME CLINICO
L’esame obiettivo della spalla è un presupposto indispensabile per pervenire alla diagnosi e, quindi, precedere ad una precisa scelta terapeutica. Oltre ad acquisire informazioni generali come: età, lavoro ed eventuale sport si procede alla valutazione clinica vera e propria attraverso: ispezione, palpazione, misurazione dell’arto superiore, misurazione del ROM (range of motion), esplorazione di eventuali deficit nervosi e vascolari. Il Chirurgo della Spalla ha, inoltre, a disposizione una serie innumerevole di test che lo aiutano ad inquadrare bene la patologia. Ecco un breve cenno:
· test di conflitto
· test per la cuffia dei rotatori
· test per le articolazioni
· test per i tendini
· test per la instabilità.
INDAGINI STRUMENTALI
Le indagini strumentali che vengono consigliate dipendono soprattutto dalla ipotesi diagnostica che ha elaborato lo specialista della spalla dopo la visita clinica. E’ bene dire subito che spesso la Risonanza Magnetica (RM)non è assolutamente indispensabile. Le basi iconografiche su cui lavorare all’inizio di un percorso diagnostico sono una semplice radiografia (effettuate con delle proiezioni particolari) ed una ecografia. Solo in casi particolari si potrà dare indicazione ad una RM oppure una TC (tomografia computerizzata) ed altre indagini più particolari come: ARM (artro risonanza magnetica con mezzo di contrasto intrarticolare), Scintigrafia, EMG e NG (elettromiografia e neurografia), Scintigrafia, Ecocolordoppler, ecc.
STRATEGIE TERAPEUTICHE
Pianificare una strategia terapeutica è il primo passo per giungere alla guarigione.
Qualsiasi patologia su descritta ha il suo specifico programma terapeutico che va seguito con il buon senso di cambiamento a seconda della risposta che si ottiene.
Non sempre succede che ad una terapia proposta si rincontra subito il risultato prefissato bensì la pianificazione di un giusto trattamento, dipenderà non solo dalla causa e dalla gravità che ha procurato il dolore alla spalla ma anche dalla sua evoluzione durante tutto il percorso terapeutico fino al raggiungimento della guarigione finale.
Le possibilità terapeutiche cha ha a disposizione lo specialista sono molte, multidisciplinari e interdisciplinari. Ecco un cenno breve delle varie possibilità:
· Terapia farmacologica
· Terapia mediante infiltrazioni di sostanze mediche nella spalla; oggi non viene utilizzato più solo il cortisone ma anche altre sostanze come l’ ac. Ialuronico, PRP, staminali, ecc..
· Utilizzo di tutori o supporti ortopedici che consentono di ottenere effetti terapeutici che altrimenti sarebbero impossibili da ottenere.
· Terapia chirurgica differenziata sia per via artroscopica (utilizzando fibre ottiche e strumenti elettronici sofisticatissimi) sia per chirurgia aperta attraverso l’utilizzo di materiali protesici semplici o più complessi.
· La fisoterapia che può avere indicazione sia preoperatoria sia postoperatoria.
CONSIGLI SEMPLICI MA EFFICACI PER CHI SOFFRE DI DOLORE DI SPALLA
· Utilizzare una borsa di ghiaccio sulla spalla per 15-20 minuti (secondo il personale punto di resistenza) una o più volte al giorno ed ottenere un sollievo dal dolore ma non la risoluzione della patologia.
· Mettere a riposo la spalla evitando attività o movimenti che possono scatenare il dolore.
· Ridurre o limitare al massimo quei lavori che obbligano di portare le mani sopra la testa.
· Eliminare o ridurre al massimo ogni affaticamento muscolare tipo portare pesi, sollevare pesi, tenersi aggrappati con il braccio, spostare pesi, ecc.
Dr. Luigi Grosso
Chirurgia e Artroscopia Spalla e Gomito