Condromatosi sinoviale di spalla: una non rara causa di spalla dolorosa
La sindrome dolorosa di spallapuò essere l’epifenomeno di una ben più grave sofferenza delle strutture anatomiche che compongono l’articolazione di spalla. Quando sopraggiunge un dolore di spalla non bisogna affatto sottovalutarlo poiché se viene consultato subito lo specialista, questi pone una precisa diagnosi immediatamente al presentarsi dei primi sintomi che il paziente percepisce e questo fa in modo che si possa instaurare subito una precisa e definitiva terapia al fine di evitare una serie di complicazioni che comportano danni molto seri all’articolazione S/O (scapolo/omerale). In pratica succede che per effetto e conseguenza del ritardo della diagnosi, potrà rendersi necessaria un piano terapeutico ben più aggressivo rispetto a quello che si sarebbe potuto stabilire in una fase iniziale della patologia. Tra le sindromi dolorose di spalla che producono dolore intenso, riduzione del movimento e danni anatomici consistenti alla spalla vi è la “Condromatosi Sinoviale”.
INTRODUZIONE
La sindrome dolorosa di spalla può essere l’epifenomeno di una ben più grave sofferenza delle strutture anatomiche che compongono l’articolazione di spalla.
Quando sopraggiunge un dolore di spalla non bisogna affatto sottovalutarlo poiché se viene consultato subito lo specialista, questi pone una precisa diagnosi immediatamente al presentarsi dei primi sintomi che il paziente percepisce e questo fa in modo che si possa instaurare subito una precisa e definitiva terapia al fine di evitare una serie di complicazioni che comportano danni molto seri all’articolazione S/O (scapolo/omerale) (Fig. 1).
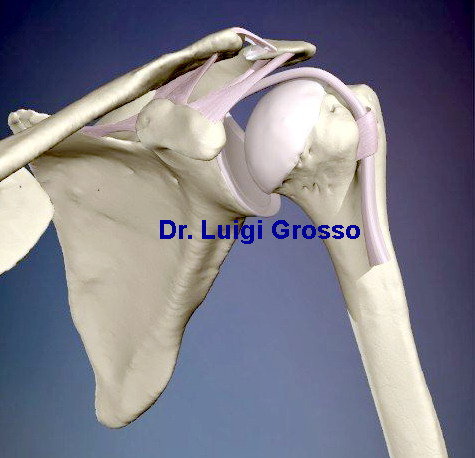
Fig. 1 - Anatomia Spalla Normale
In pratica succede che per effetto e conseguenza del ritardo della diagnosi, potrà rendersi necessaria un piano terapeutico ben più aggressivo rispetto a quello che si sarebbe potuto stabilire in una fase iniziale della patologia.
Tra le sindromi dolorose di spalla che producono dolore intenso, riduzione del movimento e danni anatomici consistenti alla spalla vi è la “Condromatosi Sinoviale”.
La condromatosi sinoviale (osteocondromatosi sinoviale) è chiamata anche “Sindrome di Reichel” o “Sindrome di Reichel-Jones-Henderson”.
E’ una patologia benigna che può essere inquadrata tra le artropatie di tipo neoplastico benigno o di tipo displastico che coinvolgono la membrana sinoviale.
Una delle caratteristiche esclusive di questa patologia è la formazione di corpi liberi osteocartilaginei nella cavità articolare della spalla.
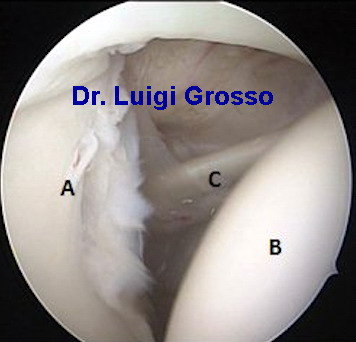
Immagine scattata durante un intervento di artroscopia di spalla
Questa è quello che si vede detro un articolazione di spalla normale.
__________________________
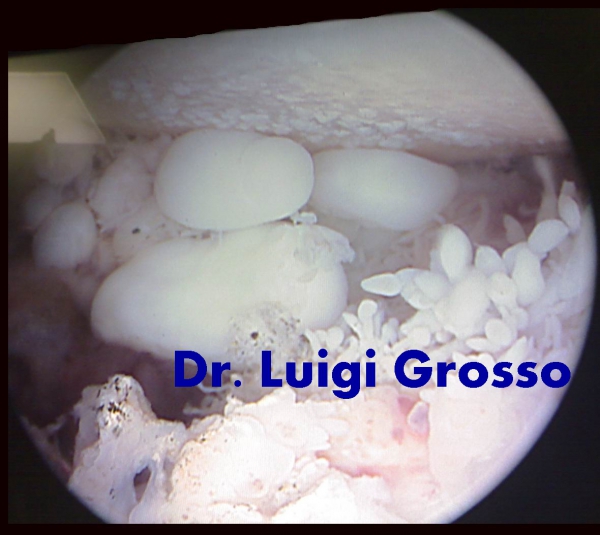
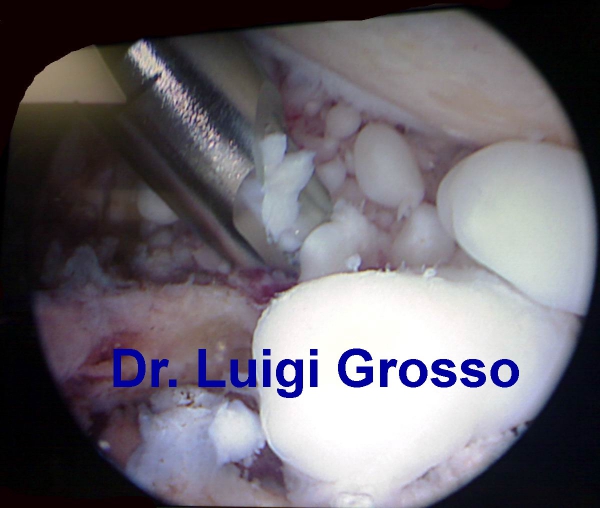
Qui sotto, invece, sono riportate le immagini di una condromatosi sinoviale.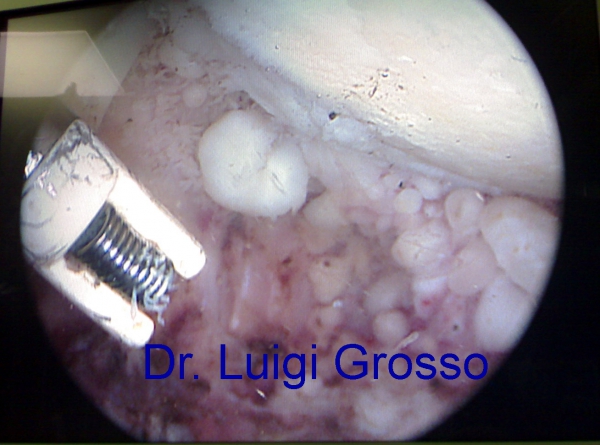
Vedi il filmato
La regione anatomica più colpita però non è la spalla ma il ginocchio, l’anca e il gomito.
E’ una metaplasia cartilaginea della membrana sinoviale ad andamento cronico e progressivo.
Nonostante sia limitata alla sola articolazione colpita, può essere responsabile di danni molto gravi alle strutture anatomiche fino allo sviluppo di un’osteoartrite e conseguente rigidità dell’articolazione colpita.
Proprio per questo motivo è assolutamente importante riconoscerla immediatamente sia per alleviare la sintomatologia dolorosa sia per prevenire i gravi danni ad essa collegati.
ETIOPATOGENESI
Non sono state individuate cause note per tale patologia ma solo ipotesi; un dato certo è che non viene considerata come una patologia ad etiologia ereditaria.
La condromatosi colpisce il sesso maschile due volte di più rispetto a quello femminile. L’età prevalente è quella compresa tra i 25 e 50 anni con un andamento lentissimo.
L’inizio della malattia comincia dalla “membrana sinoviale” (sottile strato di tessuto anatomico che ricopre la superfice interna della capsula articolare) che è responsabile della produzione del “liquido sinoviale”.
La funzione di questo liquido è fondamentale per il nutrimento della cartilagine – poiché ricco di proteoglicani – e del perfetto funzionamento dello scorrimento del giunto articolare.
Nella condromatosi, la membrana sinoviale va incontro a un processo metaplasico che sviluppa una serie di noduli di sostanza cartilaginea che si accrescono progressivamente e, staccandosi dalla membrana sinoviale, si liberano nello spazio articolare.
Questi noduli possono avere dimensioni variabili che vanno da un chicco di caffè ad un nocciolo di ciliegia e anche più.
Il processo fisiopatologico che ne consegue è rappresentato dal fatto che con il tempo questi noduli possono andare incontro a calcificazione o ossificare (trasformarsi in osso) comportando un ulteriore danneggiamento alle strutture articolari (cartilagine, tendini, legamenti, ecc.).
I noduli possono crescere al punto tale da occupare l’intera articolazione procurando un blocco articolare.
La loro presenza in articolazione rappresenta un continuo processo irritativo delle strutture anatomiche che compromettono in modo severo l’equilibrio dell’articolazione con un danno meccanico irreversibile. Proprio per questo motivo vanno rimossi il più presto possibile poiché altrimenti conducono ad una grave artrosi della spalla che necessità di trattamento protesico.
SINTOMATOLOGIA
Una caratteristica comune alla maggior parte delle patologie di spalla è la sintomatologia dolorosa. La sindrome dolorosa di spalla con andamento ricorrente accompagnata da una riduzione del range di movimento (ROM) o entrambi i sintomi, non deve essere sottovalutata e chi soffre di questa sintomatologia dovrebbe ricorrere subito da uno specialista della spalla per stabilire subito una corretta diagnosi e instaurare una specifica terapia.
I sintomi più frequenti sono:
- Dolore
- Gonfiore
- Bruciore
- Riduzione del movimento articolare
- Incremento delle temperatura cutanea
- Crepitio articolare
La manifestazione di questi sintomi, e la loro variabilità, dipenderà molto dal momento in cui è iniziata la malattia e dalle comorbilità presenti.
DIAGNOSI
Il colloquio il con il paziente è fondamentale, come per tutte le ricerche volte a stabilire una diagnosi. Principio fondamentale del colloquio con il paziente è quello di raccogliere la storia anamnestica quanto più precisa possibile.
Successivamente sarà effettuato l’esame clinico attraverso il quale s’individueranno i sintomi specifici utilizzando i comuni test di spalla compreso la valutazione del ROM (range di movimento spalla) stando molto attenti a percepire il caratteristico crepitio legato all’attrito tra i corpi mobili e la superficie articolare.
In definitiva, non è difficile individuare gli elementi clinici caratteristici di tale patologia e che contribuiscono a fissare una precisa diagnosi.
Oltre ai dati anamnestici e clinici, la diagnosi si avvarrà anche di alcune indagini strumentali come:
- RDX
Pur essendo uno dei primi esami che viene consigliato di eseguire, non sempre può dare una risposta positiva in quanto se i corpi mobili endarticolari sono ancora composti solo da tessuto cartilagineo non sono riconoscibili ai raggi X mentre se sono già composti di sostanza ossea si potranno vedere dalle immagini radiografiche
- ECOGRAFIA
è un esame che può essere utile per rilevare e stabilire la presenza di una eccessiva produzione di liquido sinoviale ma, in alcuni casi e con un ottimo ecografista, possono già essere identificati i corpi mobili
- TC
Questa indagine strumentale può fornire, certamente, notizie più precise e dettagliate rispetto alla RDX e possono essere identificati già i copri mobili
- RM
Rappresenta l’esame indispensabile per questa patologia; mette in evidenza, infatti, dettagli molto precisi che le altre indagini non riescono a far vedere fornendo al medico specialista anche una progettualità terapeutica; molto utile anche per individuare lo spazio cartilagineo e i rapporti anatomici delle strutture articolari.
TERAPIA
I pazienti affetti da condromatosi sinoviale possono rivolgersi allo specialista in Chirurgia della Spalla in momenti diversi della patologia a seconda dello stadio di avanzamento.
Il trattamento, pertanto, può essere di tipo conservativo (incruento = non chirurgico) oppure, negli stadi più avanzati, di un trattamento chirurgico effettuato sia con tecnica artroscopica sia con taglio della cute a cielo aperto.
Terapia Medica Conservativa
In una fase iniziale, quando è immediatamente riconosciuta, può essere preso in considerazione un trattamento farmacologico con farmaci antinfiammatori non steroidei (FANS) associato a terapia fisica per combattere l’infiammazione.
Terapia Chirurgica
In una fase più tardiva, allorquando è già presente una certa rigidità di spalla, con una sintomatologia dolorosa associata ad una riduzione del ROM più o meno severa, deve essere presa in considerazione il trattamento chirurgico.
Questo è orientato alla rimozione dei corpi mobili presenti in articolazione ma può anche rivelarsi insufficiente. Infatti, in alcuni casi più gravi è indispensabile rimuovere anche la membrana sinoviale responsabile dell’eziopatogenesi.
La tecnica chirurgica consigliata e la “Chirurgia Artroscopica” poiché consente di intervenire rapidamente attraverso piccole incisioni sulla cute rispetto a quella tradizionale a “Cielo Aperto” con un taglio della cute di alcuni centimetri e conseguenze sia sulla ripresa sia sui tempi di recupero del paziente.
Anche se il risultato finale non cambia con le due tecniche, è chiaro che la differenza sta soprattutto nella modalità di approccio chirurgico e sui tempi di ripresa.
Vere e proprie controindicazioni per la chirurgia artroscopica non ve ne sono se non in casi molto particolari.
Alcuni preferiscono la Chirurgia Aperta quando i corpi mobili sono piuttosto grossi e abbondanti tuttavia, con le nuove strumentazioni, anche per questi casi la Chirurgia Artroscopica è indicata e molto più accettata dai pazienti.
Un breve cenno sull’Anestesia – anche se non è pertinente al capitolo – viene descritta al solo scopo di far conoscere ai pazienti che vi sono due modalità anestesiologiche: 1° anestesia generale 2° anestesia reginale o locale; è chiaro che la scelta dipende fondamentalmente dall’anestesista, dal chirurgo operatore e dal paziente.
LA CHIRURGIA ARTROSCOPICA DI SPALLA
La maggior parte dei pazienti può essere sottoposto ad un intervento di chirurgia artroscopica di spalla poiché è una tecnica minimamente invasiva rispetto a quella a cielo aperto.
Prima di includere un paziente in lista operatoria è necessario lo studio dell’anamnesi per acquisire tutte le comorbilità e decidere se l’intervento può essere compiuto in regime di Day Surgery oppure in Ricovero Ospedaliero Ordinario.
Quando il rischio anestesiologico è alto, per la presenza di patologie a rischio, può essere necessaria una più attenta valutazione sia preoperatoria sia post-operatoria.
I rischi della Chirurgia Artroscopica sono quelli comuni ad ogni altro tipo di intervento chirurgico a cielo aperto ma con percentuali contenute come ad esempio:
- Complicanze settiche: < 1%
- Malattia tromboembolica: 1-3 %
- Danno Vascolare: <1%
- Danno Neurologico: <1%
- Recidiva dei sintomi: 0-20%
- CONSENSO INFORMATO – Il paziente sarà opportunamente informato su tutto quanto programmato per l’intervento chirurgico e del risultato finale. Lo scopo che si prefigge, le finalità, le procedure standard e addizionali (se necessarie), le eventuali complicazioni, la necessità da parte del paziente di osservare scrupolosamente tutte le proposte terapeutiche post-operatorie e, soprattutto, di poter ritirare in qualunque momento il proprio consenso.
- ANESTESIA - La scelta del tipo di anestesia è assolutamente a discrezione dello specialista anestesista. Sulla scorta di valutazioni specifiche, può decidere per un’“anestesia locale” eseguita mediante il blocco di rami nervosi regionali che “addormentano” il braccio. Questa tecnica è molto vantaggiosa perché il blocco anestetico aiuta anche nel tollerare il dolore post-operatorio. In altri casi, in pazienti a rischio, si può rendere necessaria “l’anestesia generale”.
- TEMPO CHIRURGICO – Stabilire a priori un preciso tempo chirurgico è impossibile ma, mediamente, è di circa un’ora e, in casi più complessi di circa 2 ore. E’ chiaro che vi sono variabili sul tempo impiegato a seconda delle difficoltà e/o altre patologie associate che ne implementano la durata.
- POSIZIONE DEL PAZIENTE - Dipende molto dall’esperienza del chirurgo operatore ma, in generale, le tecniche sono codificate in modo che a quel tipo di patologia corrisponde un tipo di posizione del paziente.
Le posizioni sono essenzialmente due: 1) posizione a sdraio chiamata “beach chair” molto simile a quella di una sedia reclinabile o da astronauta e
2) posizione supina in decubito laterale o obliquo
; in questa posizione il paziente giace sul suo fianco sul tavolo operatorio.
TECNICA ARTROSCOPICA - Prima di procedere all’intervento, il chirurgo prepara l’articolazione della spalla iniettando del liquido fisiologico in modo da gonfiare l’articolazione. Con questa modalità si ottiene una visione migliore delle strutture anatomiche attraverso le fibre ottiche dell'artroscopio. Questo è uno strumento ottico che attraverso una telecamera è collegato ad un monitor a colori in HD per cui il chirurgo opera guardando nel monitor. Il chirurgo effettuerà delle piccole incisioni di circa 5-7mm sulla spalla affinché possa introdurre, oltre all’artroscopio, anche gli strumenti chirurgici dedicati (sempre di piccole dimensioni).
Intanto altro liquido fisiologico fluisce in articolazione per facilitare e migliorare la visione.
Gli strumenti chirurgici sono ad alta tecnologia e digitali. Sono collegati a una colonna completa di apparecchiature elettroniche. Gli strumenti consentono di raschiare l’osso per modellarlo, tagliare i tessuti, passare dei fili di sutura e fare il nodo, effettuare la coagulazione elettronica se c’è emorragia.
DECORSO POST OPERATORIO
Il paziente viene dimesso il giorno stesso (in regime di DAY SURGERY) o, al massimo, il giorno successivo all’intervento (in regime di RICOVERO ORDINARIO) sempre che non vi siano complicazioni.
Nella scheda di dimissione, oltre alla descrizione di tutto quanto effettuato, sono prescritti:
- FANS (farmaci antidolorifici)
- EPARINA A BPM per profilassi delle complicanze tromboemboliche
- GASTROPROTETTORE
- ESERCIZI DI FKT volti al recupero del ROM e della forza muscolare
- GHIACCIO da applicare localmente
- ISTRUZIONI per controlli clinici e/o strumentali successivi
MONITORAGGIO PAZIENTE E TEMPI DI RECUPERO
Il primo controllo post-operatorio va effettuato 3-7 giorni dopo l’intervento per ispezionare le ferite chirurgiche e constatare che tutto sta andando per il meglio.
Successivamente sarà programmato il controllo per la rimozione dei punti di sutura mentre l’ultimo controllo va effettuato entro 3 settimane dopo l’intervento. In casi particolari possono rendersi necessari controlli più accurati e distribuiti in un arco di tempo maggiore.