La protesi dell'anca bilaterale in contemporanea
Nei grandi centri iperspecialistici di chirurgia dell'anca è oggi possibile effettuare contemporaneamente l'intervento di protesi ad entrambe le anche. Cosa occorre sapere?
Non è infrequente che l'artrosi dell'anca colpisca entrambe le articolazioni del malato, che quindi risulta candidato all'intervento di sostituzione protesica bilaterale. Classicamente si programma prima l'intervento sull'anca più dolente, e, dopo almeno sei mesi si può procedere ad intervenire sull'altra anca.
Sempre più spesso, però, capita che i pazienti affetti da coxartrosi bilaterale dell'anca chiedano al proprio ortopedico di poter essere sottoposti ad un intervento "in contemporanea".
Il paziente-tipo che effettua questa richiesta è un paziente attivo, giovane (sotto i 65 anni), con coxartrosi avanzata bilaterale, ma l'indicazione può essere estesa (e proposta) ad altre categorie di pazienti. Le ragioni che rendono appetibile l'intervento bilaterale sono svariate, e vengono qui di seguito elencate.
Vantaggi clinici
- Possibilità di pianificare con maggior precisione la lunghezza degli arti.
- Riduzione dell'impatto anestesiologico e del trauma chirurgico (una sola anestesia, un solo decorso post-operatorio;
- Riduzione dell'esposizione chirurgica e dell'ospedalizzazione, riducendo quindi i rischi di complicanze.
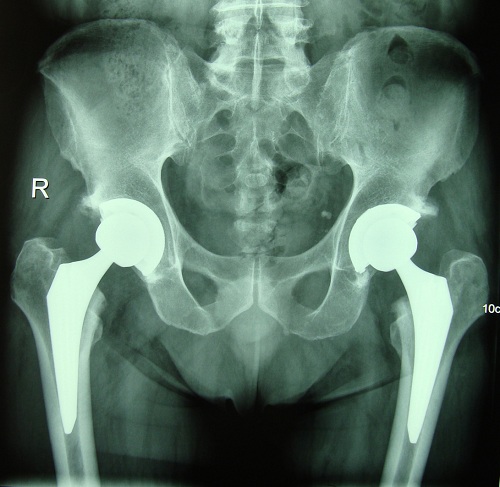
Figura 1: paziente di 64 anni, sottoposto a protesi totale dell'anca bilaterale in conttemporanea, con protesi a stelo corto, testa in ceramica da 36 mm, cotile in polietilene addizionato di vitamina E. Il paziente si è alzato in II giornata post-operatoria, non ha subito trasfusioni da donatore, ha abbandonato le stampelle a 7 settimane dall'intervento.
Vantaggi logistici
- Un solo decorso post-operatorio consente di pianificare meglio i propri impegni lavorativi e personali, in quanto non si dovrà subire un secondo intervento a breve distanza dal primo;
Vantaggi economici
- Riduzione del 50% della durata della convalescenza e dell'assenza dal lavoro;
- Riduzione dei costi complessivi del ricovero;
- Riduzione del 50% del peso economico della riabilitazione.
Il decorso post-operatorio
Naturalmente ciò che più spinge i pazienti a desiderare di essere operati bilateralmente in contemporaea è la possibilità di subire un unico decorso. Quindi una sola anestesia, un solo ricovero, una sola convalescenza.
Bisogna ricordare che il decorso per il paziente è più impegnativo rispetto a quello della protesi monolaterale. I giorni più difficili sono quelli immediatamente a ridosso dell'intervento.
Mentre i pazienti operati ad una sola anca riescono a camminare bene già in prima o seconda giornata post-operatoria, i pazienti operati bilateralmente fanno più fatica, si alzano in seconda-terza giornata e -mediamente- dovranno spendere nella riabilitazione più energie rispetto ai pazienti monolaterali. Le perdite di sangue sono circa una volta e mezza rispetto a quelle dell'intervento monolaterale, e questo rende i pazienti bilaterali più affaticabili nei primi giorni.
I frutti del sacrificio divengono però evidenti dopo qualche giorno: a circa una settimana dall'intervento, i pazienti bilaterali hanno recuperato lo svantaggio rispetto ai monolaterali, e a volte nei giorni successivi, tendono ad andare meglio e a recuperare prima rispetto ai pazienti monolaterali. Questo perché possono contare su DUE anche funzionalmente valide, e non sono sbilanciati, nel loro recupero funzionale, da un'anca controlaterale malata.
Le tappe del decorso post-operatorio rimangono quindi le stesse dell'intervento monolaterale, prevendendo una radiografia ed una visita di controllo a 45 giorni dall'intervento. Sulla base della clinica, l'ortopedico deciderà se il paziente può abbandonare le stampelle.
L'intervento bilaterale è sicuro? Quali rischi sono aumentati?
Naturalmente un intervento bilaterale è un intervento più pesante, dalla durata maggiore. Pertanto il rischio chirurgico dell'intervento bilaterale è superiore rispetto al rischio chirurgico del singolo intervento monolaterale.
Il paziente che si sottopone ad intervento monolaterale e dovrà poi affrontare un secondo intervento, dovrà però affrontare una seconda volta tutti i rischi perioperatori.
I rischi globali dei due distinti interventi monolaterali sono quindi maggiori rispetto a quelli di un singolo intervento bilaterale.
Naturalmente il paziente candidato ad intervento bilaterale non deve presentare problemi maggiori di salute generale, che controindicherebbero l'intervento in contemporanea.
Nella pianificazione di un intervento in contemporanea, gli esami routine di prericovero e le visite preliminari sono importantissimi nel valutare l'idoneità del paziente.
Quali accorgimenti rendono possibile l'intervento in contemporanea?
L'esecuzione di questo tipo di intervento richiede la collaborazione e lo specifico addestramento sia dell'equipe chirurgica, sia di quella anestesiologica, che di quella riabilitativa. Questo intervento non è quindi alla portata di tutti gli ospedali, ma viene in genere eseguito solo in alcuni centri iperspecialistici. Riporto di seguito gli accorgimenti che -nella nostra esperienza personale- mettiamo abitualmente in atto per rendere l'intervento bilaterale il più possibile sicuro e a ridotta invasività.
Dal punto di vista chirurgico:
- Via di accesso a ridotta invasività e a risparmio tissutale, risparmiando le strutture del piccolo e medio gluteo;
- Pianificazione pre-operatoria, in maniera da ridurre i tempi operatori (l'intervento bilaterale dura dagli 80 ai 140 minuti);
- Utilizzo, in casi selezionati, di sigillanti chirurgici di nuova generazione che riducano il sanguinamento;
- Utilizzo di protesi a stelo corto con maggior rispetto dei tessuti ossei.
Dal punto di vista anestesiologico:
- anestesia loco-regionale (spinale o spino-peridurale);
- Controllo della pressione arteriosa intraoperatoria in maniera da ridurre il sanguinamento;
- Emodiluizione pre-operatoria, in casi selezionati;
- Predeposito di 2 sacche di sangue per autodonazione;
- Stimolazione della produzione di globuli rossi con eritropoietina (in casi selezionati);
- Utilizzo di sistemi di recupero ematico che consentano di reinfondere automaticamente al paziente il sangue perduto durante l'intervento e nelle ore successive.
Dal punto di vista riabilitativo:
- equipe fisioterapica dedicata e specificamente addestrata;
- abbandono precoce del girello e adozione del passo incrociato;
- possibilità di carico completo sugli arti operati.
Con questi accorgimenti è possibile eseguire interventi in contemporanea in tutta sicurezza e senza aumentare il rischio di dover ricorrere a trasfusioni da donatore rispetto ad un classico intervento monolaterale.
Conclusioni
Nei casi di coxartrosi bilaterale con indicazione alla sostituzione protesica di entrambe le anche, è oggi possibile -nei grandi centri iperspecialistici- eseguire l'intervento in contemporanea.
Questa soluzione offre al paziente il grande vantaggio di poter subire un singolo intervento con un singolo decorso post-operatorio.
Naturalmente l'intervento bilaterale, se dal punto di vista tecnico chirurgico non presenta particolari difficoltà, risulta per il paziente più impegnativo, soprattutto nei primissimi giorni dopo l'intervento.
Il paziente ideale candidato alla sostituzione protesica bilaterale è quindi un paziente consapevole della propria scelta e adeguatamente motivato.
Sebbene complessivamente i rischi cumulativi di due interventi distinti siano maggiori rispetto a quelli del singolo intervento bilaterale in contemporanea, il rischio relativo a quest'ultimo intervento rimane moderatamente più elevato rispetto a quello di un singolo intervento monolaterale.
Si sconsiglia pertanto questa procedura a pazienti anziani (sopra i 70-75 aa), cardiopatici e a tutti quei pazienti che per motivi personali o religiosi rifiutino a priori la possibilità di una trasfusione da donatore.
Sebbene -come detto- questa eventualità non sia frequente, criteri prudenziali rendono saggio, per queste categorie di pazienti, optare per un classico intervento in due tempi.