
Sintomi del disturbo bipolare: residui e sindromi residuali
L'articolo descrive il tipo di situazione del disturbo bipolare curato o in fase "calma", spesso connotato da uno stato di compromissione del funzionamento sociale oppure da un umore soggettivamente insoddisfacente e privo di slancio.
Il bipolarismo si caratterizza per una predisposizione costituzionale all’instabilità dell’umore con alternanza di fasi depressive e fasi espansive. Tra i sintomi del disturbo bipolare si riscontrano oscillazioni dell’umore a cui corrispondono periodi variabili con tendenza all’inibizione e all’eccitamento comportamentale. L’espressività clinica del disturbo bipolare è estremamente variabile e spazia dal temperamento problematico ai quadri psicotici acuti e cronici.
Indice
Disturbo bipolare 1 e 2: sintomi
Il quadro clinico varia in rapporto alla frequenza, intensità e durata delle manifestazioni affettive, cognitive e comportamentali che possiamo distinguere in:
- Disturbo Bipolare 1 classico, caratterizzato da episodi maniacali o misti con o senza depressione maggiore
- le forme psicotiche, incluse le varianti schizoaffettive
- Disturbo Bipolare 2, caratterizzato da depressione maggiore ricorrente associata a fasi espansive attenuate ipomaniacali.
Il disturbo bipolare 2 rappresenta il fenotipo più comune di bipolarismo ed è spesso sotto-diagnosticato.
Altre varianti dello spettro bipolare 2 sono rappresentata da episodi depressivi maggiori che si sovrappongono a caratteristiche temperamentali di tipo ciclotimico o ipertimico. La letteratura, inoltre, è unanime nel sostenere che anche i pazienti depressi che virano in ipomania dopo trattamento con antidepressivi appartengono allo spettro bipolare (note 6,10,12,15).
Sintomi residui
Le fasi acute (episodi depressivi, maniacali o misti) del disturbo bipolare possono essere annunciate da sintomi prodromici e restare “aperte”, dopo la grossolana remissione della sintomatologia di stato, con la persistenza di sintomi residui.
È inoltre possibile che l’intervento terapeutico comporti la mancata risoluzione completa di alcuni aspetti sintomatologici della malattia o che alcuni problemi di funzionamento psico-sociale siano prodotti per effetto del disturbo sull’adattamento ambientale e relazionale.
Sintomi fase depressiva
Per quanto riguarda gli aspetti depressivi, i sintomi residui descritti comprendono:
- umore irritabile
- bassa soglia ansiogena
- ritiro sociale e ridotta risonanza affettiva
- minor vivacità comportamentale
- riduzione dei livelli di energia basale
- autostima incerta
- timore della ricaduta.
I residui depressivi possono essere presenti nelle depressioni unipolari come in quelle bipolari e compaiono sia nei quadri bipolari di tipo 1 che nei quadri di tipo 2. Il numero e la durata degli episodi, e la presenza di sintomi prodromici, sono predittivi di residualità post-episodica (note 2-7,13,15,16).
Sintomi fase maniacale
Alla risoluzione della fase maniacale, i sintomi residui possono essere:
- iperattività
- impulsività
- irritabilità e aumento dell’iniziativa, che possono produrre attriti e contrasti con l’ambiente circostante, in assenza di un contesto facilitante.
In altri casi è possibile che a una grave fase espansiva residuino sintomi depressivi sfumati come sentimenti di colpa per le condotte passate, insicurezza, apprensione o preoccupazione, difficoltà a strutturare relazioni sociali normali e conseguente alienazione dai contesti quotidiani (nota 7).
Sindromi Residuali
Il concetto di sintomatologia residua dopo la fase acuta non corrisponde al concetto di residualità sindromica di un disturbo. Le sindromi residuali di un disturbo non sono da intendersi tanto come la presenza, transitoria o persistente, di aspetti propri delle fasi attive, seppure con intensità attenuata, quanto come insiemi di sintomi e segni che si sviluppano per effetto del disturbo e del processo biologico che lo sostiene, e che persistono al di là delle fasi acute di malattia.
Quali sono i sintomi di una sindrome residuale?
Nel caso del disturbo bipolare sono descrivibili appunto modificazioni cognitive, affettive e comportamentali poste in essere dal processo morboso che sostiene l’instabilità e l’eccitabilità dell’umore. Tali elementi clinici incidono sull’adattamento intercritico, sulla qualità di vita, anche in presenza di una remissione clinica stabile della malattia e, talora, condizionano indirettamente il decorso e la compliance e la risposta alle terapie.
Dal punto di vista psicopatologico, l’inquadramento delle sindromi residuali è diverso rispetto a quello utile a descrivere i sintomi residui di fase. Questi ultimi possono essere descritti facendo riferimento a un concetto oggettivo e condivisibile di “normotimia”, a cui corrisponde una normale capacità di prestazione, interazione sociale, produttività e autonomia e l’assenza di condotte a rischio medico, sociale o legale.
Residuo depressivo e maniacale
Pertanto il residuo depressivo può essere inquadrabile come un aspetto di mancato recupero rispetto ad normale livello di funzionamento (figura 1), mentre il residuo maniacale si configura come un esubero residuo rispetto allo stesso livello di riferimento (figura 2).
I sintomi residui stanno alle fasi rispettive nello stesso senso in cui le fasi stanno alla normotimia e spesso l’intervento terapeutico si riferisce all’ottimizzazione degli stessi trattamenti che si sono utilizzati per le fasi acute del disturbo. Le sindromi residuali rappresentano invece un processo autonomo, indipendente, che tende a sganciarsi dalle fasi del disturbo dell’umore originario e che richiede un intervento specifico.
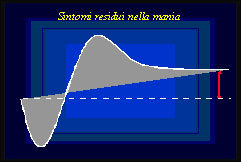
Foto 1
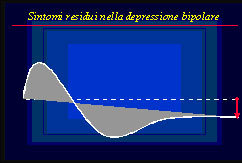
Foto 2
Per approfondire:Disturbo bipolare: scarica l'infografica completa
Disturbo Bipolare 1: deficit psico-sociale
Già Kraepelin nel 1921 aveva osservato che: “quando la malattia maniaco-depressiva si è protratta per qualche tempo e gli attacchi si sono ripetuti frequentemente il mutamento psichico diventa evidente anche durante gli intervalli tra gli episodi” (nota 18).
Questa sindrome deficitaria residuale del disturbo bipolare non è stata descritta adeguatamente nella letteratura recente. In alcuni casi la i sintomi deficitari si confonde con le conseguenze socio-occupazionali del disturbo bipolare particolarmente grave.
Alcune forme bipolari gravi con fasi psicotiche a esordio precoce ed elevata frequenza di episodi, presentano inizialmente episodi espansivi e depressivi classici che sono seguiti da residui caratterizzati da deficit cognitivi, appiattimento affettivo, riduzione degli interessi e dell’iniziativa che ricordano da vicino i quadri residuali schizofrenici. In particolare la riduzione delle spinte volitive e le difficoltà di rendimento sul piano delle funzioni cognitive tendono a stabilizzarsi ed assumono un decorso indipendente dagli episodi maggiori.
Questo tipo di residuo rappresenta una vera e propria cicatrice lasciata dagli episodi acuti ed è più comune se questi sono di natura psicotica, maniacale o mista. A questo proposito Angst riporta un’incidenza del 15% di sindromi mentali organiche tra i pazienti con malattia maniaco depressiva. Questa incidenza sarebbe anche più alta tra gli anziani e raggiungerebbe percentuali del 23% 11. Secondo alcuni un ruolo nella patogenesi di questi quadri deteriorativi sarebbe giocato anche dalla presenza di complicazioni del disturbo affettivo primario quali alcolismo, uso di sostanze, condotte a rischio per patologie vascolari, dismetaboliche ecc..
Disturbo bipolare 2: sindrome ipoforica
Nel disturbo bipolare 2 il processo di eccitazione timica è in genere contenuto, spesso egosintonico e può indurre un fenomeno residuale ulteriore e qualitativamente diverso rispetto alle sindromi deficitarie conseguenti alle gravi forme maniacali o miste psicotiche. Talora, infatti, alla risoluzione dell’eccitamento ipomaniacale, con il ritorno ad un livello oggettivo di normotimia, non è recuperato un equilibrio soggettivo, corrispondente ad un tono di gratificazione soddisfacente (note 1,2,13,16).
Spesso all’eccitazione maniacale o ipomaniacale, patologica a livello oggettivo, corrisponde uno stato soggettivo iper-sintonico, piacevole e gratificante, e quindi desiderabile. Inoltre, la gratificazione amplificata associata all’esaltazione timica e al vissuto di dominio sull’ambiente lasciano un’impronta mnesica marcata anche dopo la conclusione della fase (figura 3).
L’esperienza euforica o di eccitazione costruisce così una memoria edonica diversa da quella precedente, in cui il livello di riferimento per definire il “benessere” soggettivo non è più sovrapponibile ad un equilibrio oggettivo, ma allo stato eccitato (figura 4).
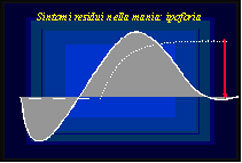
Foto 3

Foto 4
Sintomi del disturbo bipolare nella fase di remissione dall'euforia
Se questa nuova “taratura” del sistema di gratificazione tende a permanere, il soggetto in remissione dalla fase euforica troverà l’equilibrio normotimico non più soddisfacente e tenderà a ricercare, nonostante i rischi e i danni, un adattamento ipomaniacale.
Sul piano razionale il soggetto è in grado di riconoscere i benefici derivanti dalla stabilità e dalla ridotta reattività, dal contenimento del rischio di ricaduta e dalla costanza dei progressi sociali e produttivi ottenibili in una condizione di equilibrio. A livello affettivo, e comportamentale, si sviluppa invece una tendenza a riprodurre o a facilitare l’eccitamento, “remando contro” la stabilizzazione spontanea o terapeutica.
Le risorse offerte dall’ambiente in condizioni di equilibrio risultano non interessanti o comunque non più interessanti, oggettivamente apprezzabili ma non tali da suscitare entusiasmo o da motivare uno slancio. I sentimenti ispirati dall’ambiente, che spesso dominano l’area del tempo libero del paziente, sono di noia, insoddisfazione, mancanza di stimoli. La persona può mostrarsi normalmente reattiva ai comuni contesti di divertimento o piacere, ma tende ugualmente a non ricercali o a rifiutarli in prima istanza, perché non associati ad un piacere anticipatorio intenso.
Il vissuto è imperniato sull’idea che l’ambiente trascuri e non stimoli il paziente in maniera sufficientemente intensa e saliente, costringendolo a una sorta di letargo edonico. Possono associarsi sentimenti di ostilità verso gli altri, imputati di non essere interessanti, stimolanti o propositivi, o di non esserlo più come un tempo.
Se la condizione non si risolve, la rievocazione retrospettiva delle gratificazioni sperimentate durante la fase di eccitamento e della perdita di tale gratificazione, può divenire idea prevalente, e associarsi al timore o all’angoscia di non poter più tornare all’iperforia e di essere condannati all’ipoforia (sindrome del paradiso perduto).
Per ottenere un livello iperforico, soggettivamente accettabile, i pazienti possono ricorrere a sostanze psicoattive, ricercare stimoli intensi e inusuali o ricercare stimoli di per sé usuali (come ad esempio una relazione) ottenuti all’interno di un contesto problematico e rischioso, che ne ripristina la salienza, altrimenti non significativa.
In quest’ottica si collocano, per esempio, il coinvolgimento in relazioni sentimentali e sessuali “contrastate” o “tempestose” o “clandestine”, con disinteresse o indifferenza per gli approcci o le relazioni dallo svolgimento normale. In pratica, il soggetto ipoforico tende ad aderire a strategie di enhancement degli stimoli noti per ricostruirvi intorno un mordente. In assenza di tali occasioni, vi può essere un atteggiamento di apparente chiusura ai rapporti, che il paziente giustifica con l’assenza intorno a sé di figure o approcci coinvolgenti. Questo aspetto della cronicità bipolare può divenire invasivo al punto da costituire una patologia nella patologia, definibile come una sorta di dipendenza dall’iperforia (addiction to hyperphoria).
A livello nosografico, il quadro residuale del disturbo bipolare 2 si avvicina a due condizioni già descritte, entrambe in rapporto stretto con il disturbo bipolare stesso. La prima è costituita dalla depressione atipica, nella quale sono presenti umore reattivo e sensitività interpersonale, e frequentemente vi è comorbidità per disturbi d’ansia, del controllo degli impulsi, di personalità, bulimia o abuso di alcol e sostanze 6,10,15.
Inoltre, vi è spesso discordanza tra la spinta e l’iniziativa del soggetto, depressa, e l’attività immaginifica, normale o esaltata (daydreaming). Sul piano edonico, il piacere consumatorio è di solito sufficientemente conservato; l’attivazione edonica anticipatoria, che muove il soggetto verso il contatto con gli stimoli, è depressa in riferimento ai normali stimoli, ma può presentare impennate in rapporto a particolari modalità di stimolazione.
Come conseguenza di questo quadro sintomatologico il decorso longitudinale dei pazienti con depressione atipica è spesso di tipo bipolare 2 (fasi depressive alternate a brevi fase espansive ipomaniacali o inserite in un temperamento ciclotimico) e si associa solitamente ad una biografia “tempestosa”.
La sindrome ipoforica e il consumo di stupefacenti
L’altro quadro accostabile al residuo bipolare è la “sindrome ipoforica” descritta da Martin nei soggetti in remissione dall’eroinismo cronico (note 9,17). Nonostante l’ipoforia post-eroinica contenga alcuni aspetti propri dell’intossicazione cronica oppiacea, riferibili ad una lesione residua del sistema oppioidergico, l’elemento centrale e più refrattario è costituito dalla carenza di gratificazione e dal disinteresse verso l’ambiente, che spesso prelude ad una ricaduta nell’uso di oppiacei o di altre sostanze (cocaina, benzodiazepine, alcool).
La ricaduta nell’uso di sostanze spesso infatti avviene al culmine di un processo apparentemente ricostruttivo del ruolo sociale dell’individuo, in cui tuttavia non si verifica un parallelo riassetto del tono di gratificazione. L’ex-tossicomane acquisisce di nuovo così parte delle sue funzioni, secondo una prospettiva riabilitativa, con un vissuto di noia e insoddisfazione, e con un ritorno, talora parossistico, alla ricerca di una stimolazione intensa, seppur fugace e disfunzionale, attraverso le sostanze.
Anche in questo caso, in netto contrasto con il dissesto oggettivo che la tossicomania ha comportato, la memoria edonica del periodo di uso viene a costituire il riferimento per definire soggettivamente il benessere, e sostiene le condotte tossicofiliche. Una sindrome analoga è peraltro comune alle sindromi tossicomaniche, indipendentemente dalla sostanza implicata, e può costituire il vero punto di “non-ritorno” della patologia della gratificazione.
Le terapie antibipolari, per quanto efficaci, possono non risolvere, specie in fase avanzata, la discrepanza tra memoria edonica e normotimia funzionale. Inoltre, i pazienti trattati con successo possono non gradire possono lamentarsi di come la stabilizzazione corrisponda all’abolizione della reattività timica, della facilità agli entusiasmi e dell’intensità dell’attivazione verso l’ambiente che faceva parte del quadro morboso o premorboso. La cronicità di un tale vissuto può essere un movente per la sospensione auto-gestita della terapia, con effetto prevedibilmente peggiorativo sul decorso del disturbo.
Trattamento del disturbo bipolare
Attualmente non esistono dati sull’impiego di terapie specifiche per correggere la residualità bipolare. Per quanto riguarda i sintomi residui depressivi esistono grossi dubbi sul ricorso ad una farmacoterapia antidepressiva, poiché spesso questi composti sono implicati nello sviluppo di rapida ciclicità, stati misti e cronicità.
Cura dei residui depressivi
Più interessanti sono i farmaci ad azione dopaminergica come gli Imao, il bupropione, i dopaminoagonisti, per la correlazione tra sistema dopaminergico e gratificazione. Questi composti possono essere impiegati con successo per il trattamento della depressione residua, o di sintomi quali ipoedonia, riduzione dell’iniziativa e difficoltà di socializzazione. Sfortunatamente, anche questi farmaci non sono esenti dall’induzione di viraggi espansivi e rapida ciclicità ed in aggiunta si associano allo sviluppo progressivo di tolleranza. Spesso infatti si osservano risposte transitorie, seguite a distanza di tempo variabile (da alcune settimane ad alcuni mesi, talora anni) da ricadute depressive spesso resistenti ed a decorso cronico (note 8,14).
Cura dei residui maniacali
Per quanto riguarda i residui maniacali, l’ottimizzazione della terapia stabilizzante può consentire un buon controllo della componente timica e dell’agitazione psicomotoria. Più problematico è il controllo dell’impulsività e dei comportamenti a rischio come pure quello dei residui psicotici (idee megalomaniche, mitomania, etc). Anche in questo caso l’impiego di antipsicotici può precipitare fasi depressive ed innescare cronicità iatrogena (sintomi extrapiramidali, discinesie tardive, psicosi da supersensitività).
Le sindromi residuali di tipo difettuale necessitano probabilmente di un intervento combinato farmacologico e psicosociale-riabilitativo, anche se ad oggi non è stata studiata adeguatamente alcuna strategia terapeutica specifica. Per i quadri di ipoforia residua, il mantenimento di una terapia protratta, in condizioni di stabilità timica, e in condizioni di normale stimolazione ambientale, può, in tempi lunghi, migliorare il grado di soddisfazione soggettiva del paziente.
Allo stesso modo modificazioni ambientali non programmabili e insolite possono risolvere un residuo ipoforico altrimenti destinato alla persistenza. In ogni caso, il mantenimento e l’ottimizzazione della terapia antibipolare rivelatasi efficace è essenziale per concepire altre forme di intervento migliorativo. Ne consegue che né i residui di fase, né la residualità post-eccitatoria specifica del disturbo, rappresentano validi motivi per il disimpegno dalla terapia stabilizzante in atto.
Conclusioni
Analizzata la panoramica dei sintomi del disturbo bipolare, al di là dei sintomi residui delle fasi espansive e depressive più facilmente comprensibili, vi è una residualità sindromica del disturbo bipolare meno studiata e per la quale non sono state esplorate adeguatamente strategie terapeutiche specifiche. La sindrome residuale conseguente alle gravi fasi espansive o miste psicotiche ha alcuni punti di contatto con il residuo schizofrenico, e con quest’ultimo condivide alcuni aspetti clinici e di approccio terapeutico.
L’ipoforia post-ipomaniacale dei pazienti bipolari 2, a differenza del residuo depressivo, non è di per sé un sintomo di minus rispetto all’equilibrio normotimico, ma una distonia tra la normotimia oggettiva e la gratificazione soggettiva, che si sviluppa dopo che il paziente ha sperimentato le fasi espansive. In questo caso siamo di fronte ad una sindrome post-eccitatoria che persiste in condizioni di equilibrio timico.
La sua espressione clinica condivide alcuni aspetti della depressione bipolare, e condivide il nucleo di disturbo della gratificazione con i quadri residui dei disturbi da uso di sostanze (ipoforia). Il peso di questo quadro sindromico indotto, si inscrive nel decorso della malattia stessa, ne condiziona gli esiti in termini di qualità di vita e talora l’aderenza alle terapie, e il legame con l’abuso di sostanze. Per il suo trattamento non esistono presidi specifici, fatta eccezione per il tempo d’azione della terapia, che spesso permette di acquisire benefici a lungo termine senza ulteriori strumenti.
Bibliografia
- Sachs GS. Unmet clinical needs in bipolar disorder. J Clin Psychopharmacol. 2003 Jun;23(3 Suppl 1):S2-8.
- Benazzi F. High frequency of residual depressive symptoms in bipolar II disorder: the need for a better treatment. J Clin Psychiatry. 2002 Nov; 63(11):1045-6.
- Benazzi F. Residual depressive symptoms in bipolar depression. Am J Psychiatry. 2002 May;159(5):882.
- Benazzi F. Prevalence and clinical correlates of residual depressive symptoms in bipolar II disorder. Psychother Psychosom. 2001 Sep-Oct;70(5):232-8.
- Fava GA. Subclinical symptoms in mood disorders: pathophysiological and therapeutic implications. Psychol Med. 1999 Jan;29(1):47-61.
- Akiskal HS, Judd LL, Gillin JC, Lemmi H.Subthreshold depressions: clinical and polysomnographic validation of dysthymic, residual and masked forms. J Affect Disord. 1997 Aug;45(1-2):53-63.
- Keitner GI, Solomon DA, Ryan CE, Miller IW, Mallinger A, Kupfer DJ, Frank E.Related Articles, Links Prodromal and residual symptoms in bipolar I disorder. Compr Psychiatry. 1996 Sep-Oct;37(5):362-7.
- Brown ES, Dilsaver SC, Shoaib AM, Swann AC. Depressive mania: response of residual depression to bupropion. Biol Psychiatry. 1994 Apr 1;35(7):493-4.
- Unnithan S, Gossop M, Strang J. Factors associated with relapse among opiate addicts in an out-patient detoxification programme. Br J Psychiatry. 1992 Nov;161:654-7.
- Cassano GB, Akiskal HS, Savino M, Musetti L, Perugi G. Proposed subtypes of bipolar II and related disorders: with hypomanic episodes (or cyclothymia) and with hyperthymic temperament. J Affect Disord. 1992 Oct;26(2):127-40.
- Angst J, Felder W, Lohmeyer B. Course of Schizoaffective psychosis: results of a follow up study. Schizophr Bull, 1980; 6:579 585
- Cassano GB, Savino M, Perugi G, Musetti L, Akiskal HS. Major depressive episode: unipolar and bipolar II. Encephale. 1992 Jan;18 Spec No 1:15-8.
- De Lisio G, Maremmani I, Perugi G, Cassano GB, Deltito J, HS. Impairment of work and leisure in depressed outpatients. A preliminary communication. J Affect Disord. 1986 Mar-Apr;10(2):79-84.
- Perugi G, Toni C, Ruffolo G, Frare F, Akiskal H. Adjunctive dopamine agonists in treatment-resistant bipolar II depression: an open case series. Pharmacopsychiatry. 2001 Jul;34(4):137-41.
- Judd LL, Schettler PJ, Akiskal HS. The prevalence, clinical relevance, and public health significance of subthreshold depressions. Psychiatr Clin North Am. 2002 Dec;25(4):685-98.
- Perugi G, Maremmani I, McNair DM, Cassano GB, Akiskal HS. changes in areas of social adjustment from depressive episodes through recovery. J Affect Disord. 1988 Jul-Aug;15(1):39-43.
- Maremmani I, Canoniero S, Pacini M. [Psycho(patho)logy of "addiction." Interpretative hypothesis]. Ann Ist Super Sanita. 2002;38(3):241-57.
Kraepelin E. Manic Depressive Insanity and Paranoia. Edinburgh: Livingstone, 1921.