Gastrite emorragica da GAVE (Ectasia Vascolare Gastrica Antrale). Trattamento endoscopico
L’Ectasia Vascolare dell’Antro Gastrico (GAVE) è una causa importante di emorragia digestiva cronica caratterizzata da piccoli e diffusi vasi dilatati distribuiti sulla mucosa dell’antro gastrico che sanguinano spontaneamente. Tale patologia è anche definita con il termine di “water melon stomach” (“stomaco ad anguria”) quando le ectasie vascolari si dispongono sulle pliche e sono convergenti al piloro. La terapia di elezione è quella endoscopica ed il trattamento con Argon Plasma Coagulation (APC) ha trovato il favore degli operatori per l’efficacia, la facilità d’impiego ed i bassi rischi connessi alla procedura. Recentemente, con risultati clinici preliminari, sono state impiegate anche la “Legatura Elastica Endoscopica (Endoscopic Band Ligation – EBL) e la Radiofrequenza (RF)
L’Ectasia Vascolare dell’Antro Gastrico (GAVE) è una causa importante di emorragia digestiva superiore a volte di non facile interpretazione. Il quadro endoscopico, infatti, può a volte simulare una semplice gastrite erosiva o iperemica dell’antro gastrico. Un’osservazione più attenta, soprattutto se il paziente ha una diagnosi di anemizzazione cronica, porta però all’evidenza di piccoli e diffusi vasi dilatati distribuiti sulla mucosa antrale che sanguinano spontaneamente. La corretta diagnosi (Fig. 1 e 2) è importante in quanto la terapia della GAVE è endoscopica e non si giova del trattamento medico.
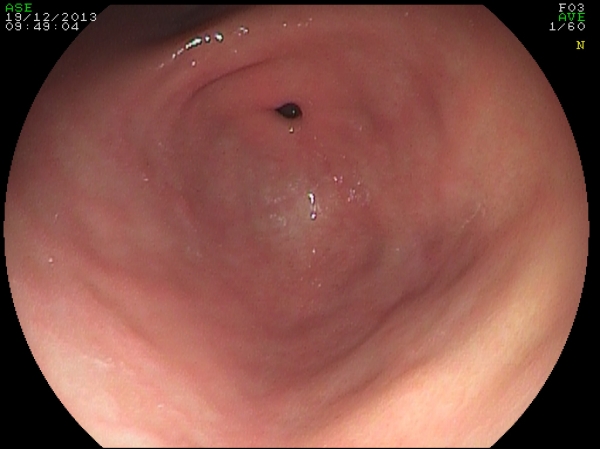
Fig. 1. Rappresentazione schematica della gastroscopia e visione di un
antro gastrico (a sinistra) con mucosa del tutto normale.
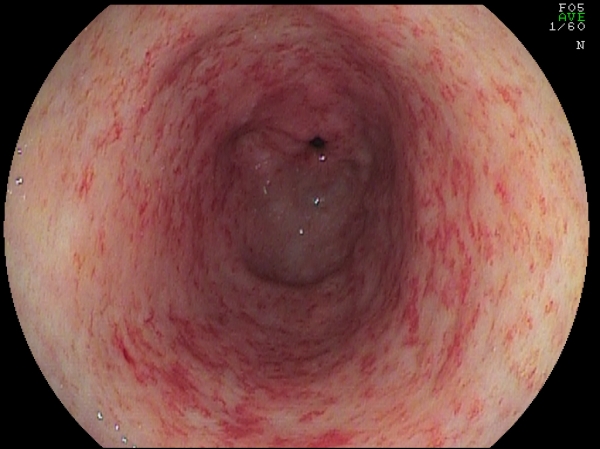
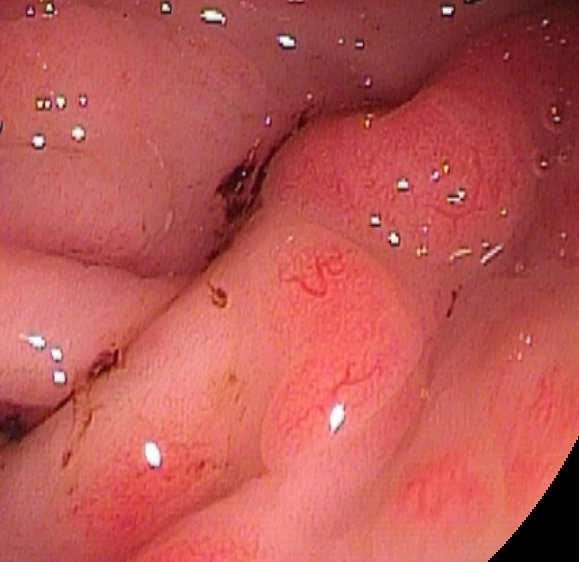
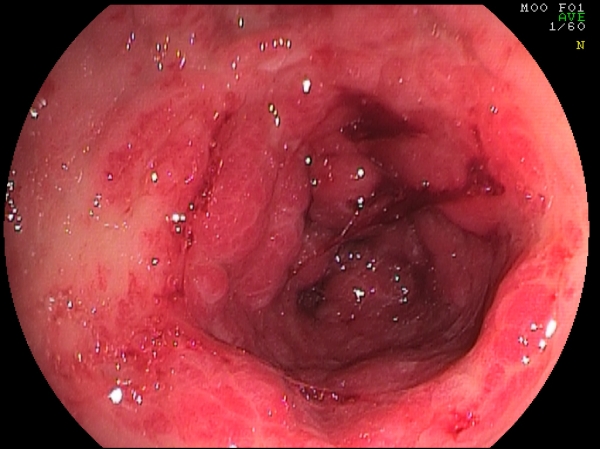
Fig.2. Nella foto al centro è possibile notare i piccoli vasi ectasici che sono alla base del sanguinamento nella GAVE. Le altre due immagini mettono in evidenza dei quadri di differente gravità (moderata a sinistra, particolarmente grave a destra).
Tale patologia (che incide nel 4% dei sanguinamenti digestivi non varicosi) viene anche definita con il termine di “Stomaco ad anguria” (Watermelon stomach) quando i vasi anomali ectasici si dispongono lungo le pliche con convergenza verso il piloro (Fig. 3). La disposizione ad “anguria” la si risontra nel 12% dei casi, mentre nell’85% dei casi si hanno minute formazioni petecchiali (corrispondenti ai vasi petecchiali) disseminate nell’antro gastrico. Nel 3% dei casi la disposizione dei vasi ectasici è un misto dei due aspetti precedenti.
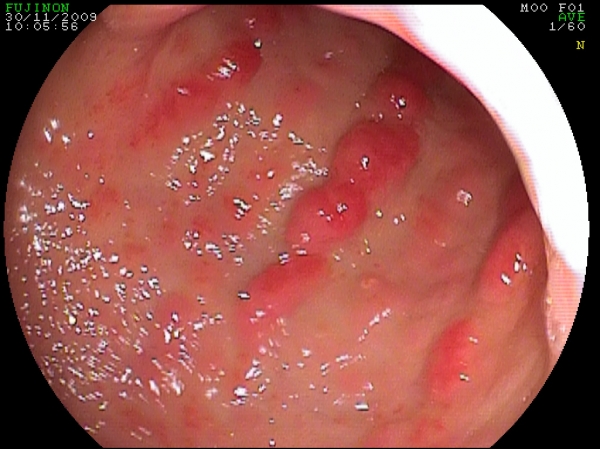
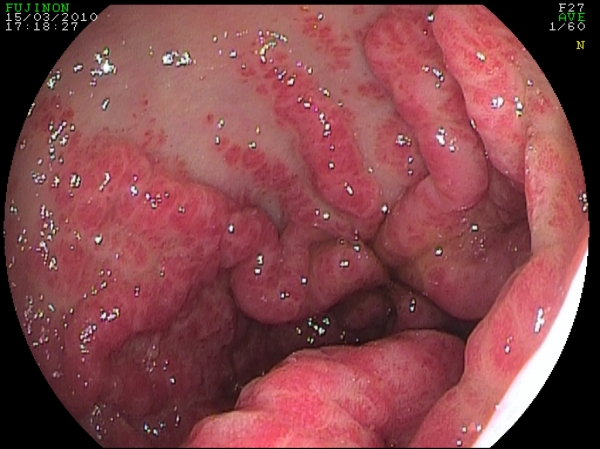
Fig. 3. A sinistra un aspetto tipico di GAVE a "Water melon" ("stomaco ad anguria").
A destra, un aspetto misto (ad "anguria" e con petecchie diffuse).
La patogenesi di tale ectasie vascolari non è ben chiara. Si parla di alterata motilità dell’antro gastrico, di presenza in circolo di alti livelli di sostanze con effetto vaso attivo (gastrina, 5 idrossi-triptamina e prostaglandine 2). Ma sono tutte ipotesi.
La GAVE si presenta frequentemente nel sesso femminile e si può associare con relativa frequenza alla cirrosi epatica con ipertensione portale, a malattie autoimmuni, sclerodermia, insufficienza renale cronica, ipotiroidismo, cirrosi biliare primitiva.
La sintomatologia è costituita da un lento, ma continuo sanguinamento cronico che porta il paziente all’ospedalizzazione per anemizzazione e necessità di continue emotrasfusioni (Fig. 4).
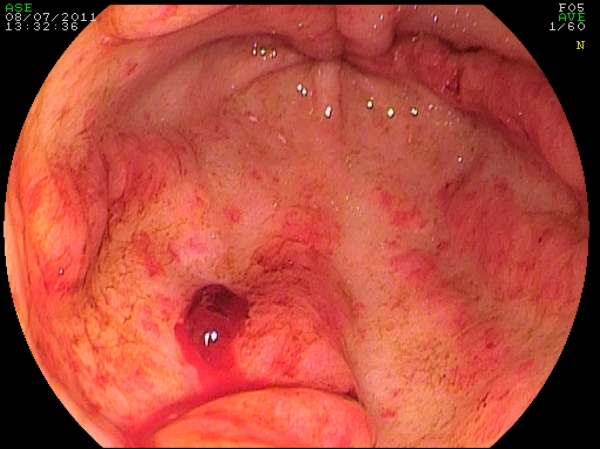
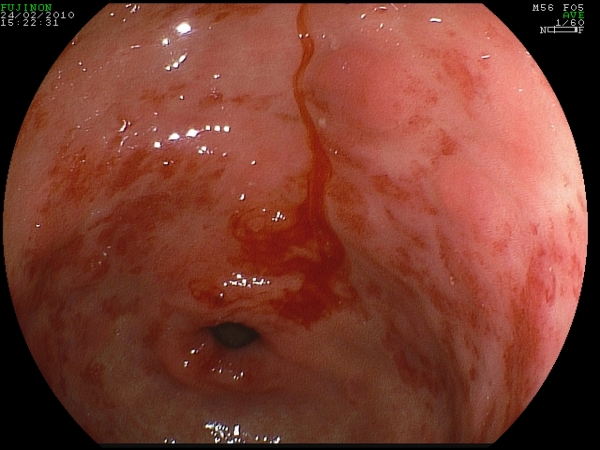
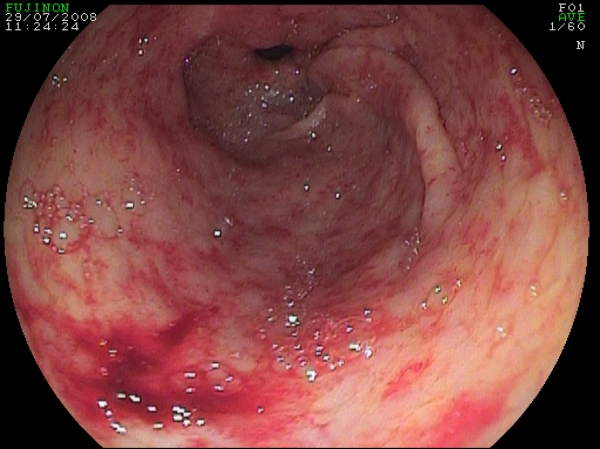
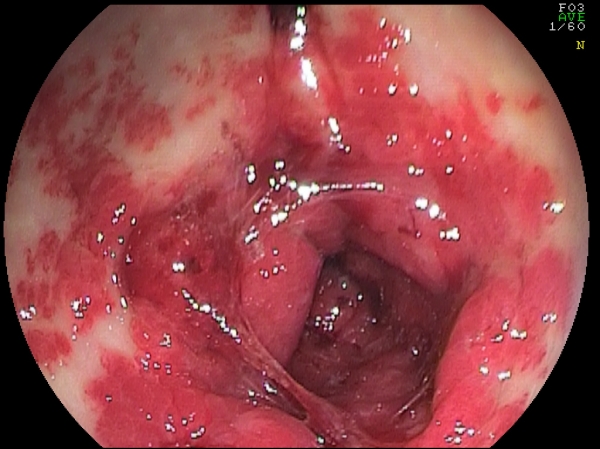
Fig. 4. Aspetti di GAVE con sanginamento attivo.
Terapia
La terapia farmacologica (inibitori della pompa protonica – IPP, rebamide, acido tranexamico, corticosteroidi, estrogeni, progesterone e octreotide) non hanno dati risulati accettabile nel controllo del sanguinamento e dell’anemizzazione. Per contro la terapia endoscopica è considerata il trattamento di scelta con una efficacia compresa fra l’80 ed il 100% nel controllo del sanguianamento.
Le tecniche endoscopiche sono principalmente di tipo termico: Sonda “ a caldo” (Heater probe – HP), Coagulazione multipolare, Laser (Nd-YAG laser), Coagulazione con Argon Plasma (APC). Recentemente, con risultati clinici preliminari, sono state impiegate anche la “Legatura Elastica Endoscopica (Endoscopic Band Ligation – EBL) e la Radiofrequenza (RF).
La scelta del metodo è legata, oltre all’esperienza e alla disponibilità di tecnologia, alle caratteristiche della GAVE che è caratterizzata da lesioni minime e diffuse. Per tale motivo, ma anche per la facilità d’impiego ed i bassi rischi connessi alla procedura, l’Argon Plasma Coagulation - APC ha trovato il favore degli operatori. Ad oggi è la procedura più utilizzata per il trattamento di tale patologia.
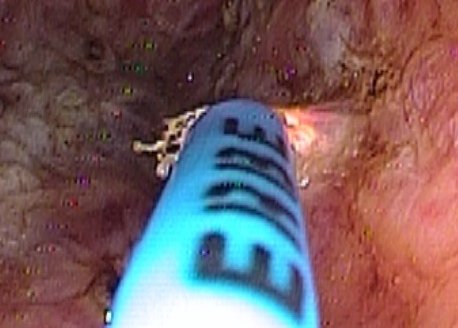
Fig. 5. Modalità d'azione dell'APC: il fascio di corrente (elettrocoagulazione)
va a colpire senza contatto la lesione da trattare.
L’Argon Plasma Coagulation utilizza una corrente elettrica monopolare che viene trasmessa ai tessuti senza contatto diretto, attraverso il gas argon ionizzato (plasma). Per tale scopo viene utilizzata una piccola sonda introdotta attraverso il canale operatore dell’endoscopio. La sonda viene posizionata a breve distanza dalla lesione ed il “flusso” di corrente va a colpire e distruggere (mediante elettrocoagulazione) gli strati superficiale della mucosa con una profondità di pochi millimetri Fig. 5).
Tale caratteristica (corrente a “flusso” con ridotta profondità di penetrazione) rende la procedura sicura e particolarmente efficace per il trattamento di lesioni multiple, superficiali e diffuse della mucosa come, appunto, le angiectasie della GAVE. Per il trattamento definitivo delle angiectasie sono necessari, solitamente, 3-4 sedute a distanza di 20-30 giorni (Fig. 6).
Poi il paziente viene rivisto ad un controllo semestrale.
Utile un trattamento con antisecretivi per favorire la cicatrizzazione di eventuali ulcere determinate (foto sotto) dal trattamento coagulativo. Le complicanze sono per lo più di lieve entità (dolore, ulcerazioni croniche, pseudopolipi, ecc.), mentre la perforazione e la stenosi sono particolarmente infrequenti.
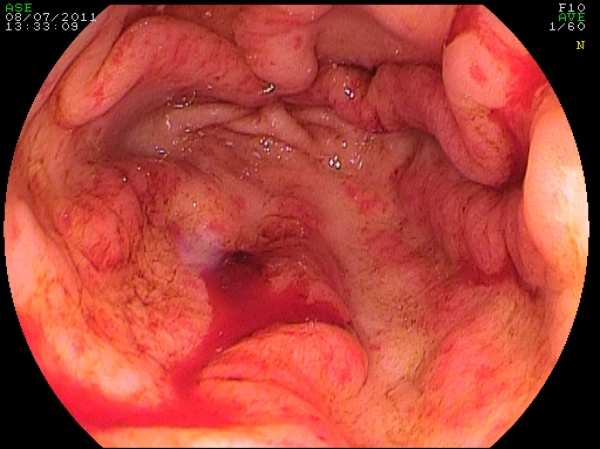
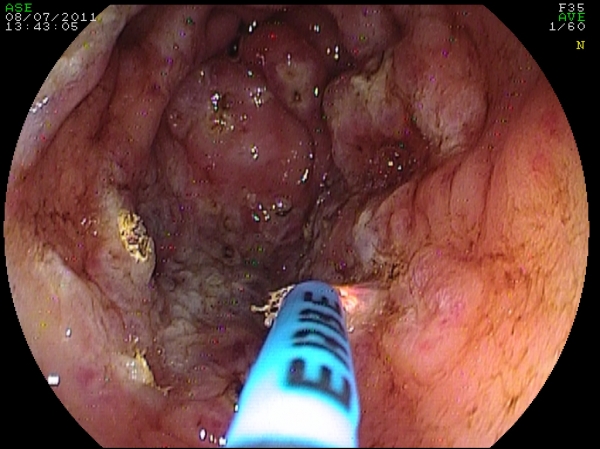
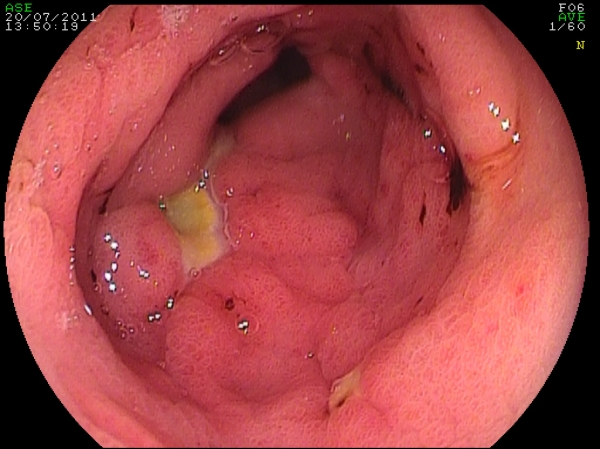
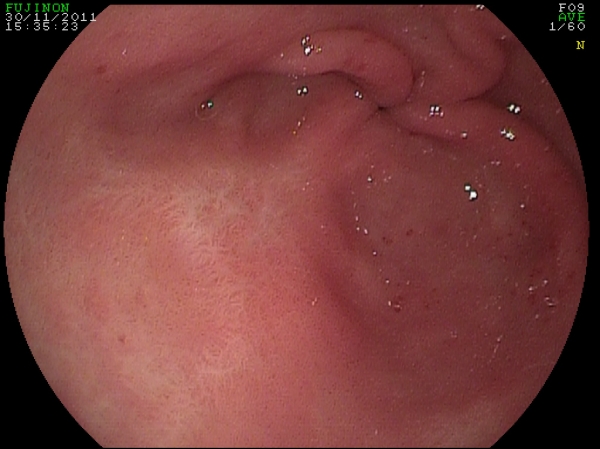
Fig 6. Trattamento con APC di una GAVE sanguinanante in paziente di 68 anni.
Sono stati eseguite quattro sedute con intervallo di 30 giorni. La guarigione è stata "assoluta".
Una recente e promettente procedura è la “Legatura Elastica Endoscopica” (Endoscopic Band Ligation – EBL) da anni utilizzata con successo per il trattamento delle varici esofagee. Si tratta di un sistema monouso costituito da un cappuccio trasparente cilindrico con degli elastici premontati e che vengono rilasciati alla base della mucosa aspirata all’interno di tale cilindro (Fig. 7).
La mucosa, strozzata alla base da tale laccio, va incontro a necrosi. L'ulcera che ne consegue guarirà con formazione di tessuto cicatriziale e con totale scomparsa delle angiectasie (Fig. 8). Si applicano 6-12 lacci per seduta. Al momento (sui pochi lavori pubblicati) non vengono riportate complicanze.
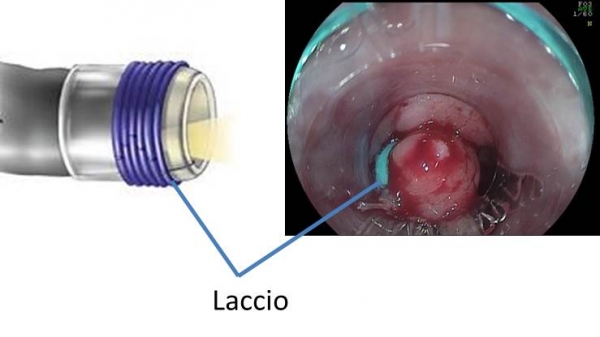
Fig. 7. Dispositivo per la tecnica della Legatura con elastici (Endoscopic Band Ligation - EBL).
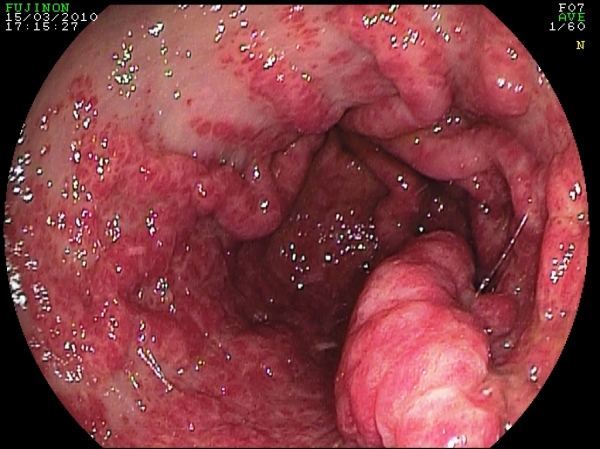
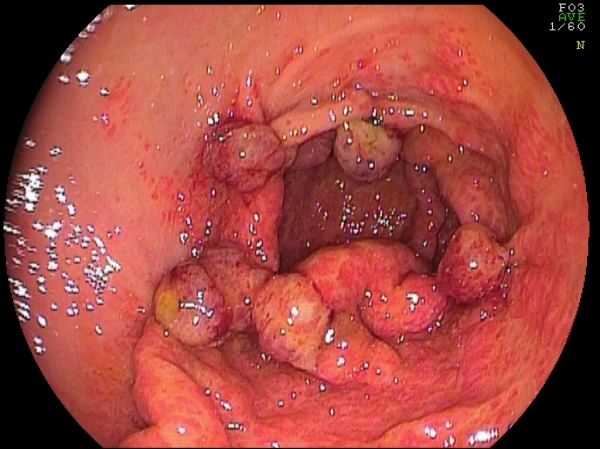
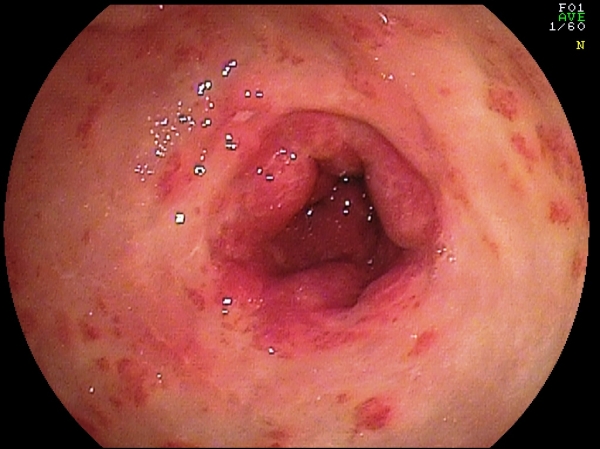
Fig. 8. Paziente di 75 anni con grave sanguinamento da GAVE "imponente".
Il trattamento con Legatura elastica ha comportato (una sola seduta con 8 lacci)
un discreto miglioramento (foto in basso).
La terapia è proseguita con delle sedute di APC.
L’EBL è di facile utilizzo e, anche se le esperienze in letteratura sono ancora limitate, è più efficace dell’APC in quanto richiede un numero di trattamenti inferiori per la scomparsa delle lesioni vascolari. Le tecniche di legatura elastica e dell’APC possono essere combinate fra loro per il completamento dell’intervento (prima la legatura e poi l’APC sulle lesioni residue).
Il trattamento con Radiofrequenza viene realizzato mediante il sistema HALO (Barrx Medical) già utilizzato con successo per l’ablazione dell’esofago di Barrett con displasia e cancro superficiale. L’elettrodo a spatola, montato direttamente sull’endoscopio, permette di effettuare un’ablazione sia in superficie che in profondità in base alla densità dell’energia applicata. E’ un sistema di facile utilizzo, ma i costi di gestione ne impediscono per il momento una più larga diffusione. Nessuna complicanza viene riportata nei primi lavori pubblicati.
La chirurgia, di resezione dell’antro gastrico, fa ormai parte della storia. Infatti, grazie ai brillanti risultati della terapia endoscopica, la soluzione chirurgica è stata quasi del tutto abbandonata.
Approfondimenti
- ASGE Technology status evaluation report: mucosal ablation device. Gastrointestinal Endosc 2008;68:1031-1042
- Argon Plasma Coagulation in the management of symptomatic gastrointestinal vascular lesion: experience in 100 consecutive patients. Kwan V. Am J Gastroenterol 2006;101:58-63
- Treatment of gastric antral vascular ectasia (Watermelon stomach) with endoscopic band ligation. Gastrointestinal Endosc 2008;68(2):231-6
- Endoscopic mucosal ablation for the treatment of gastric antral vascular ectasia with the HALO090 system: a pilot study. Gastrointestinal Endosc 2008;67:324-7