Sindrome delle Apnee Ostruttive del Sonno (OSAS): prevalenza, rischi correlati e opzioni di cura
La Sindrome delle Apnee Ostruttive del Sonno è una patologia sistemica con elevata prevalenza e un allarmante tasso di sottodiagnosi. Il russamento cronico deve essere interpretato non come un semplice fastidio, ma come un potenziale e fondamentale marker clinico che richiede un approfondimento diagnostico. L'identificazione e il trattamento tempestivo dell'OSAS sono essenziali per prevenire le severe comorbilità cardiovascolari e metaboliche associate, migliorando la sicurezza e la qualità della vita del paziente.
Indice
Russamento e apnee del sonno
Il russamento cronico e di forte intensità non rappresenta unicamente un disturbo della quiete notturna, ma costituisce in molti casi il sintomo primario della Sindrome delle Apnee Ostruttive del Sonno (OSAS). Tale patologia, definita da interruzioni respiratorie cicliche e ripetute durante il sonno, comporta implicazioni sistemiche significative che trascendono il semplice disturbo del riposo.
La corretta diagnosi differenziale tra russamento primario (innocuo) e sintomatologia riconducibile all'OSAS è fondamentale per un corretto inquadramento clinico e per l'identificazione di una strategia terapeutica efficace e sicura.
Dati epidemiologici e impatto sanitario
L'OSAS presenta una notevole prevalenza epidemiologica. Dati recenti relativi alla popolazione italiana indicano che il 27% degli individui ne è affetto, con una marcata disparità di genere (49% negli uomini vs 23% nelle donne), corrispondente a oltre 16 milioni di casi stimati.
L'aspetto clinicamente più rilevante è il significativo tasso di sottodiagnosi: si stima che circa il 96% dei casi non venga diagnosticato. Ciò implica che la vasta maggioranza degli individui affetti non riceve un trattamento adeguato. Di questa popolazione non diagnosticata, inoltre, si stima che circa il 15% presenti una forma severa della patologia.
Rischi associati alle apnee del sonno
Le conseguenze fisiopatologiche dell'OSAS, mediate dall'ipossia intermittente e dalla frammentazione del sonno, includono uno stato di stress cronico per l'organismo. L'attivazione del sistema nervoso simpatico e il rilascio di ormoni dello stress hanno un impatto diretto sulla salute cardiovascolare, metabolica e sulla vigilanza diurna.
I dati indicano un aumento statisticamente significativo del rischio in pazienti non trattati:
- Rischio di incidenti stradali 2 volte superiore.
- Rischio di incidenti sul lavoro 3 volte superiore.
- Rischio di Ictus e Malattie Cardiovascolari 4 volte superiore.
L'OSAS mostra inoltre elevate percentuali di comorbilità con altre condizioni patologiche croniche. Si rileva la presenza di OSAS in:
- 50% dei pazienti con fibrillazione atriale
- 60% dei pazienti con pregresso ictus
- 70% dei pazienti con diabete
- 80% dei pazienti obesi, con pregresso infarto o con ipertensione arteriosa resistente al trattamento.
Fisiopatologia delle apnee notturne
Il sonno non è uno stato passivo, ma un processo fisiologico attivo essenziale per il mantenimento dell'omeostasi. Durante il sonno avvengono processi vitali quali:
- Recupero energetico e metabolico
- Consolidamento della memoria e delle funzioni cognitive
- Rilascio dell'ormone della crescita (GH)
- Ricalibrazione metabolica
- Potenziamento del sistema immunitario
- Protezione e recupero del sistema cardiovascolare
Le apnee notturne, causando centinaia di micro-risvegli, frammentano l'architettura del sonno. Questa frammentazione interferisce direttamente con il completamento di queste funzioni ristorative, compromettendo la capacità di recupero e riparazione dell'organismo.
Guarda il video: Disturbi del sonno: tutto quello che devi sapere
Apnee del sonno nei bambini
In ambito pediatrico, il russamento non deve essere considerato un fenomeno fisiologico. La comunità scientifica concorda sul fatto che qualsiasi forma di respirazione rumorosa e ostruttiva nel bambino indica una condizione patologica che richiede una valutazione clinica specialistica, anche in assenza di una diagnosi conclamata di OSAS. Le opzioni terapeutiche in età evolutiva includono spesso interventi risolutivi come l'adenotonsillectomia o specifici trattamenti ortodontici.
Approcci terapeutici e gestione dell'OSAS
L'identificazione e il trattamento tempestivo dell'OSAS sono essenziali per prevenire le severe comorbilità cardiovascolari e metaboliche associate, migliorando la sicurezza e la qualità della vita del paziente.
Il trattamento dell'OSAS varia in base alla severità del quadro clinico.
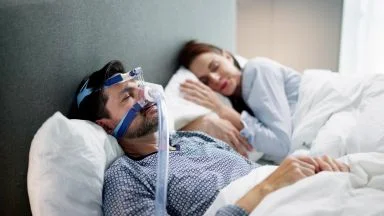
La terapia con C-PAP (Continuous Positive Airway Pressure), che eroga un flusso d'aria continuo tramite maschera, rimane il gold standard per il trattamento delle forme severe di OSAS.
Per i casi di entità lieve e moderata, l'American Academy of Sleep Medicine raccomanda come alternativa efficace i dispositivi di avanzamento mandibolare (MAD). Si tratta di dispositivi orali, realizzati su misura dall'odontoiatra specializzato in disturbi del sonno, che agiscono meccanicamente: riposizionando la mandibola in lieve avanzamento, impediscono il collasso posteriore della base linguale e mantengono la pervietà delle vie aeree superiori.
L'efficacia documentata dei dispositivi MAD riporta:
- Riduzione del russamento nel 94% dei casi.
- Eliminazione completa del russamento nel 50% dei casi.
Un vantaggio clinico significativo dei MAD risiede nella loro migliore compliance: i pazienti tendono ad accettarli più volentieri e a utilizzarli con maggiore costanza rispetto alla C-PAP, fattore determinante per il successo della terapia a lungo termine.
Riferimenti bibliografici
- Malhotra A, Orr JE, Owens RL. On the cutting edge of obstructive sleep apnoea: where next? The Lancet. Respiratory Medicine. 2015;3(5):397-403.
- Dempsey JA, Veasey SC, Morgan BJ, O’Donnell CP. Pathophysiology of sleep apnea. Physiological Reviews. 2010;90(1):47-112.
- Caples SM, Gami AS, Somers VK. Obstructive sleep apnea. Annals of Internal Medicine. 2005;142(3):187-197.
- Drager LF, McEvoy RD, Barbe F, Lorenzi-Filho G; European Respiratory Society Task Force on Sleep Disordered Breathing. Sleep apnea and cardiovascular disease: lessons from recent trials and need for team science. American Journal of Respiratory and Critical Care Medicine. 2017;196(12):1480-1489.
- Epstein LJ, Kristo D, Strollo PJ Jr, et al. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. Journal of Clinical Sleep Medicine. 2009;5(3):263-276.
- Kryger M, Roth T, Dement WC. Principles and Practice of Sleep Medicine. Elsevier.
- Restivo O, Braghiroli A. La medicina del sonno. Dalla fisiologia alla clinica. Poletto Editore.
- Toffoli E, Rinaldi F. La sindrome delle apnee ostruttive nel sonno. Approccio diagnostico e terapeutico. Griffin.

