
La fibromialgia: il dolore diffuso a tutto il corpo
La fibromialgia è una patologia reumatica cronica non infiammatoria a prevalenza femminile, caratterizzata da dolori diffusi in tutto il corpo, affaticamento, disturbi del sonno. Quali sono le cause e i sintomi, come fare la diagnosi e quali sono le terapie disponibili.
La fibromialgia (Fm) è una sindrome dolorosa cronica a carico dell’apparato muscolare con rigidità in numerose sedi dell'apparato loco-motore con diagnosi spesso dopo circa 7 anni dall’esordio. La dolorabilità è a carico di punti caratteristici definiti tender point, con aggravamento legato a degli stress emotivi, variazioni climatiche e dell'attività fisica. È costante l’alterazione del ritmo sonno-veglia così che al risveglio il paziente si sente stanco e di cattivo umore.
Prevale nel sesso femminile (rapporto F:M=9:1) e come consultazione medica è seconda solo dopo l’artrosi. In un ambulatorio di reumatologia la prevalenza è del 10-20% con fascia di età interessata tra i 30-50 anni.

Dati sulla fibromialgia
Fibromialgia e altre malattie
La fibromialgia può essere primaria o secondaria a seconda delle cause che la scatenano.
La fibromialgia primaria è quasi costantemente associata a malattie disfunzionali come:
- colon irritabile
- cefalea tensiva
- dismenorrea
- ansia e depressione
- astenia cronica.
L'associazione con la sindrome da affaticamento cronico è particolarmente frequente.
La fibromialgia secondaria, invece, è presente in altre malattie reumatiche come:
- artrosi
- artrite reumatoide
- connettiviti maggiori
- malattie infettive (dalle sindromi mononucleosiche alle infezioni da Hbv e Hcv)
- neoplasie.
Le cause della fibromialgia
Non è chiaro se le anomalie ormonali, biochimiche e dei neurotrasmettitori osservate nella fibromialgia siano dovute a processi patologici o al dolore stesso. Alterazioni dell'asse ipotalamo-ipofisi-surrene e del sistema nervoso autonomo, insieme all'iperattività della risposta allo stress, sono state osservate in pazienti affetti da fibromialgia.
Alcuni studi hanno mostrato livelli inferiori di cortisolo basale e una risposta surrenalica minore alla stimolazione con ormone adrenocorticotropo (ACTH). Ai test di provocazione neuroendocrini, la risposta dell'asse ipotalamo-ipofisi-surrene era bassa.
Rispetto agli individui sani, questi pazienti hanno soglie generalizzate per il dolore più basse per stimoli fisici nocivi come pressione, calore, freddo e corrente elettrica. Ciò porta a un'estrema sensibilità nei tender poinst come al dolore viscerale osservabile nella malattia infiammatoria intestinale, nel dolore toracico di origine non cardiaca e nella cefalea.
Per approfondire:Fibromialgia e microbiota intestinale
Sintomi della fibromialgia: il dolore diffuso
Tipicamente è una donna di mezza età che si presenta dal medico per astenia, dolori diffusi, cronici, mal definiti che limitano le normali attività quotidiane. Solitamente nel paziente gli accertamenti risultano tutti normali.
Il dolore è dappertutto ed è riferito come presente dalla testa sino ai piedi senza lasciare tregua nella giornata. Presente al risveglio tende ad aggravarsi con l'aumento del livello di attività e lo stress emotivo. Sintomi costanti sono la rigidità e la contrattura muscolare.
Guarda il video: Come riconoscere la fibromialgia?
I tender point
Sono quelle zone muscolo-tendinee (entesi) che comportano una forte reazione del paziente anche dopo una pressione di modesta entità. L’aggravamento è legato a variazioni di temperatura, variazione della pressione atmosferica, delle correnti d’aria, degli stress lavorativi e familiari. L'astenia talvolta prevale sul dolore.
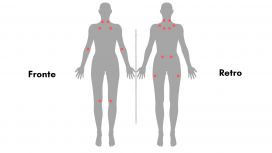
Altri sintomi
I soggetti con fibromialgia si presentano con il dolore ma bisogna indagare su altre malattie o sintomi associati come:
- Disturbi del ritmo del sonno: il sonno non è ristoratore a causa dei risvegli frequenti.Non appena raggiunto il sonno profondo, il paziente ha un brusco ritorno verso il sonno superficiale (caratterizzato da onde alfa all'elettroencefalogramma). La mancanza di sonno ristoratore, durante il quale i muscoli trovano il massimo rilassamento, spiega i principali sintomi della Fm (stanchezza persistente, rigidità muscolare, dolore).
- Emicrania e cefalea muscolo-tensiva: queste forme di cefalea ed emicrania sono spesso conseguenza del sonno non ristoratore con contratture muscolari secondarie.
- Disturbi della sensibilità: in particolare sono molto frequenti i "formicolii diffusi", le disestesie termiche (senso anomalo di freddo e di caldo) e la sindrome delle gambe senza riposo, che riflettono una alterazione della percezione del dolore e della sensibilità a livello del Snc
- Acufeni, senso di instabilità alla marcia e vertigini soggettive.
- Alterazioni della memoria e difficoltà di concentrazione: sono secondarie alla stanchezza e alla mancanza di sonno ristoratore
- Ansia e depressione, frequenti attacchi di panico: sono spesso secondari allo stato di cronicità dei sintomi e alla scarsa considerazione che i familiari e il medico dedicano al paziente.
Sintomi meno frequenti
Ai disturbi del sistema nervoso centrale e periferico possono variabilmente associarsi:
- tachicardia, sensazione di cardiopalmo e oppressione toracica
- disturbi gastrointestinali (colon irritabile, pirosi, dispepsia)
- dismenorrea
- disturbi della minzione (pollachiuria e minzione imperiosa)
- fenomeno di Raynaud
- rinite cronica
- xerostomia e alterazioni del gusto.
Per approfondire:Fibromialgia: dolori del corpo e stati depressivi
Come si effettua la diagnosi di fibromialgia
La diagnosi della malattia fibromialgica è clinica ed è data dalla combinazione di dolore diffuso e rilievo dei tender point. Per la diagnosi si seguono i criteri dell'American college of rheumatology (Acr) e sono:
- storia di dolore diffuso o a un emicorpo di durata non inferiore a 3 mesi
- evocabilità di almeno 11 dei 18 tender point riconosciuti.
La diagnosi può essere formulata anche in presenza solamente di alcuni tender point, ma con presenza di caratteristici sintomi di accompagnamento. Gli esami di laboratorio o radiologici sono normali e servono ad escludere altre patologie reumatiche.
Come si distingue la fibromialgia primaria da quella secondaria
I sintomi atipici creano problemi di diagnosi differenziale specialmente con le connettiviti, spondiliti e i reumatismi infiammatori. Nel dettaglio alcune malattie e come differenziarle.
L'artrite reumatoide, il Les e la sindrome di Sjògren possono associarsi non infrequentemente alla fibromialgia. Glia ANA pur presenti nel 10% dei fibromialgici non sono di solito elevati non superando la titolazione di 1/320. L’ assenza di anti-Dna e anti-Ena permettono di escludere una connettivite.
La polimialgia reumatica è tipica dell'anziano con dolori tipici ai cingoli con Ves molto elevata.
La polimiosite si contraddistingue per la elevazione del Cpk, degli enzimi muscolari e la prevalenza dell'astenia muscolare sul dolore.
La normalità del Tsh distingue la Fibromialgia dall'ipotiroidismo.
La normalità di calcio e del fosforo nel siero e nelle urine e del Pth consente di escludere anomalie della funzione paratiroidea, nell'ambito delle quali l'ipocalcemia e l'ipercalcemia sono rispettivamente responsabili di algie crampiformi degli arti e di intensa astenia. Eventuali alterazioni radiologiche rilevabili in sede articolare sono da attribuirsi alla patologia reumatica concomitante.
La prognosi e il counselling
La diagnosi di Fm deve essere chiaramente esplicitata al paziente, alla sua famiglia e al suo medico curante. La fibromialgia è una malattia cronica e la guarigione non è frequente.
Per approfondire:Fibromialgia: malattia conosciuta, ma non riconosciuta
Cura della fibromialgia
Un approccio iniziale consolidato nel trattamento del dolore è l'uso di un antidepressivo triciclico la sera prima di dormire come l'amitriptilina, alla dose iniziale di 10 mg/die da aumentare gradualmente fino a 50 mg/die.
Spesso la terapia con antidepressivi va sospesa per la comparsa di alcuni effetti collaterali anticolinergici come sonnolenza, secchezza della bocca e tendenza all'aumento ponderale.
In altri soggetti con fibromialgia è raccomandato l’uso degli inibitori selettivi del reuptake della serotonina come fluoxetina o citalopram, venlafaxina, che si sono dimostrati efficaci in studi clinici nel ridurre il dolore e i disturbi del sonno, così come nell'aumentare la capacità di svolgere le attività quotidiane.
Se predomina la rigidità muscolare è utile associare un miorilassante centrale come ciclobenzaprina per ridurre la rigidità muscolare, e di conseguenza il dolore. In pazienti con dolore refrattario o iperalgesia è indicata l'aggiunta di un farmaco antiepilettico come gabapentin e pregabalin. La risposta alla terapia antinfiammatoria è parziale e insoddisfacente come confermato da numerosi studi.
Il tramadolo, un farmaco analgesico sintetico ad azione centrale che possiede alcune proprietà oppioidi (da solo o in associazione a paracetamolo) si è dimostrato efficace in pazienti con fibromialgia.
Per trattare i disturbi del sonno la prima regola è istruire adeguatamente il paziente perché eviti comportamenti sbagliati, di tipo sia dietetico (assunzione di caffeina) sia abitudinario (dormire il pomeriggio). Nei soggetti con disturbi del sonno è utile impiegare antidepressivi triciclici (amitriptilina) o atipici (trazodone), da soli o in associazione con una benzodiazepina a breve durata d'azione.
La sindrome delle gambe senza riposo, alquanto frequente nei pazienti con fibromialgia, se diagnostica deve essere trattata con carbidopa/levodopa, gabapentin o clonidina.
Guarda il video: Come curare la fibromialgia: stile di vita e farmaci
Il ruolo della terapia fisica
I pazienti con Fm vanno incoraggiati ad una regolare attività fisica che in alcuni studi clinici si è dimostrata più efficace di quella farmacologica. L’attività è di tipo aerobico, come camminare, nuotare, andare in bicicletta o ballare.
Per ottenere benefici è sufficiente una camminata o una nuotata o andare in bici per 45 minuti circa per tre volte alla settimana.
L’attività in palestra non si è dimostrata molto tollerata nei pazienti e non fa sempre incoraggiata.
Le terapie alternative
Più del 90 per cento dei pazienti con fibromialgia ricorre a terapie alternative o alla terapia dietetica, visto il fallimento della terapia tradizionale.
Una delle scelte più frequenti è l'agopuntura, mesoterapia, omeopatia con buoni risultati sul dolore e contrattura muscolare anche se mancano studi controllati. Altre terapie alternative (yoga, biofeedback) si sono dimostrate inefficaci.
- Inanici F,Yunus MB. History of fibromyalgia: past to present. Curr Pain Headache Rep 2004;8:369-378.
- Buskila D, Neumann L, Odes LR. The prevalence of musculoskeletal pain and fibromyalgia in patients ho-spitalized on internai medicine wards. Semin Arthritis Rheum 2001;30:411-417.
- Neumann L, Buskila D. Epidemiology of fibromyal-gia. Curr Pain Headache Rep 2003;7:362-368.
- White KP, Harth M. Classification, epidemiology, and natural history of fibromyalgia. Curr Pain Headache Rep 2001;5:320-329.
- Abeles AM, Pillinger MH, Solitar BM, et al. Narrati-ve review: The pathophysiology of fibromyalgia. Ann Intern Med 2007;146:726.
- Buskila D, Sarzi-Puttini P. Biology and therapy of fi-bromyalgia. Genetic aspects of fibromyalgia syndrome. Arthritis Res Ther 2006;8:218.
- Arnold LM, Hudson JI, Hess EV, et al. Family study of fibromyalgia. Arthritis Rheum 2004;50:944.
- Offenbaecher M, Bondy B, de Jonge S, et al. Possible association of fibromyalgia with a polymorphism inthe serotonin transporter gene regulatory region. Arth-ritis Rheum 1999;42:2482.
- Wolfe F, Ross K, Anderson J, et al. The prevalence and characteristics of fibromyalgia in the general population. Arthritis Rheum 1995;38:19-28.
- Aaron LA, Bradley LA, Alarcón GS, et al. Perceived physical and emotional trauma as precipitating events in fibromyalgia. Associations with health care seeking and disability status but not pain severity. Arthritis Rheum 1997;40:453-460.
- Katon W, Sullivan M,Walker E. Medical symptoms without identified pathology: relationship to psychiatric disorders, childhood and adult trauma, and perso-nality traits. Ann Intern Med 2001;134:917-925.
- Crofford LJ, Pillemer SR, Kalogeras KT, et al. Hy-pothalamic-pituitary-adrenal axis perturbations in patients with fibromyalgia. A rthritis Rheum 1994;37:1583-1592.
- Russell IJ,Vaeroy H, Javors M, et al. Cerebrospinal fiuid biogenic amine metabolites in fibromyalgia/fibrositis syndrome and rheumatoid arthritis. Arth-ritis Rheum 1992;35:550-556.
- Winfield J B, Dale DC, Federman DD, Antman K, et al. Section 15, Chapter 13. ACP Medicine, 2008, Vols 1 & 2. American College of Physicians: New York, NY; 2008.
- www.bovagiuseppe.com/polimialgiareumatica
- Weissbecker I, Floyd A, Dedert E, et al. Childhood trauma and diurnal cortisol disruption in fibromyalgia syndrome. Psychoneuroendocrinology 2006;3 l: 312.



