Ictus: tipologie, sintomi e cause
L'ictus è una condizione patologica acuta molto grave che può causare la morte in seguito a un danno cerebrale. Può essere ischemico o emorragico a seconda della causa che lo scatena. Vediamo quali sono i sintomi, i fattori di rischio, come viene affrontato l'ictus e quali sono le possibilità di riabilitazione.
Indice
Cos'è l'ictus?
L'ictus dal latino “colpo” (in inglese "stroke") è una condizione patologica acuta molto grave che può portare a morte a seguito di un accidente cerebrovascolare.
Poiché il cervello ha bisogno di un apporto costante di ossigeno e glucosio, assicurato dal circolo sanguigno, quando nella zona cerebrale viene a mancare il flusso del sangue, l'ictus può causare un decifit neurologico funzionale più o meno grave, sensitivo o motorio.
Diversamente da altri organi, infatti, il cervello non è capace di accumulare glucosio per permettere una sopravvivenza in caso venga a mancare il flusso ematico: bastano pochi minuti di interruzione di apporto di glucosio e ossigeno per provocare la morte delle cellule cerebrali.
Ogni anno, in Italia, si verificano quasi 200 mila casi di persone colpite da ictus, che rappresenta una delle principali cause di morte insieme alle malattie cardiovascolari e le neoplasie, oltre che la principale causa d' invalidità e la seconda causa di demenza.
Guarda il video: Cos'è l'ictus? Ecco tutto quello che devi sapere
Tipi di ictus
Ictus ischemico (o cerebrale)
L'ictus viene chiamato anche apoplessia (dal greco "colpisco violentemente"), attacco o colpo apoplettico, e può essere ischemico o emorragico.
L'ictus ischemico, molto più frequente del secondo (80% dei casi, su soggetti di età media superiore ai 70 anni), è detto anche infarto cerebrale ed è causato da un'ostruzione parziale o completa di un vaso arterioso cerebrale (ischemia): l'arteria può chiudersi improvvisamente a causa di un embolo, ovvero di un “corpo estraneo” al circolo sanguigno (bolla d’aria o gas) oppure per la presenza di un ateroma, cioè di una placca costituita da grassi,proteine e tessuto fibroso, che si forma all’interno delle pareti delle arterie, configurando un aspetto della aterosclerosi.
Viceversa un vaso può occludersi gradualmente, quando il suo lume o calibro si restringe progressivamente a causa dell'ispessimento delle pareti (arteriosclerosi) o per la formazione di grumi di sangue coagulato (trombosi).
Ictus emorragico
L'ictus emorragico, invece, si ha quando si rompe un'arteria cerebrale a causa, per esempio, di un improvviso aumento della pressione arteriosa, per la rottura di un aneurisma, cioè di una dilatazione a "cul di sacco" della parete stessa dell’arteria (la parete della sacca aneurismatica è più sottile) o per l'alterazione della coagulazione del sangue in seguito a un trattamento con farmaci anticoagulanti e/o antiaggreganti.
Lo stravaso ematico di per sé è una emorragia cerebrale, ma essa può configurarsi:
- come ematoma (ovvero un aggregato di coaguli più o meno spesso e più o meno localizzato in una sede del parenchima cerebrale),
- come emorragia subaracnoidea (ESA) quando lo stravaso ematico avviene al di sotto di quella membrana, detta aracnoidea (dal greco ragnatela e forma, somiglianza che somiglia a una ragnatela) che ricopre gli spazi cerebrali e che si diffonde in essi senza “aggregarsi” in ematoma.
Per approfondire:Aneurismi cerebrali: quali sono i rischi?
Cause e fattori di rischio
Cosa provoca un ictus?
Le cause più comuni dell'ictus ischemico sono l'arteriosclerosi, la formazione di trombi o emboli.
L'arterosclerosi è una malattia infiammatoria cronica delle arterie causata da fattori di rischio cardiovascolare quali il fumo, l'inquinamento atmosferico, l'ipertensione, il diabete mellito, l'ipercolesterolemia e l'obesità; il peggioramento progressivo della circolazione del sangue crea un continuo accumulo di grassi e calcio fino a determinare l'occlusione di un' arteria cerebrale, causando così l'ictus.
La trombosi è la conseguenza di un disequilibrio del processo di coagulazione. Infatti, se i fenomeni coagulativi fossero poco efficaci, essi causerebbro facili sanguinamenti, mentre una eccessiva loro efficacia porterebbe, appunto, alla formazione di trombi. Quindi questo sistema deve sempre rimanere in equilibrio evitando tutti i fattori di rischio responsabili di modificarlo o verso l’eccesso di coagulabilità o verso la carenza di coagulabilità.
Altre cause meno frequenti di ictus emorragico sono date da anomalie congenite come le malformazioni arterovenose (che rompendosi provocano una emorragia tipo ematoma), da traumi del collo che possono provocare (anche a distanza di mesi) una dissecazione della carotide (ictus ischemico), da alcuni farmaci, dai contraccettivi orali o dagli estrogeni (sia ischemico che emorragico) dalle artriti reumatoidi.
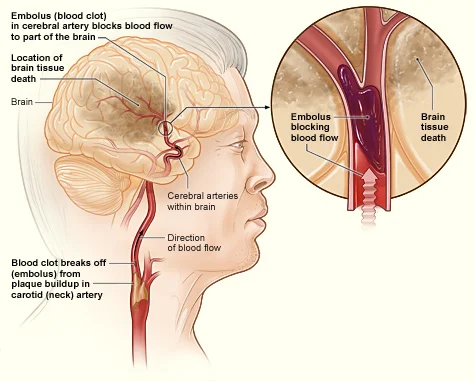
Cause dell'ictus
Quali sono i fattori di rischio?
Tra i fattori di rischio non modificabili rientrano:
- l'età: l’ictus può colpire a qualsiasi età, ma negli anziani c'è un rischio maggiore (soprattutto dagli 85 anni in su) a causa dell'invecchiamento vascolare e cerebrale (atrofia cerebrale, aterosclerosi) e del ricorso all'uso di farmaci per altre patologie;
- la familiarità;
- il sesso: negli uomini l'incidenza è più elevata.
Vi sono poi dei fattori modificabili che incidono sul rischio di ictus:
- lo stile di vita: fumo, dieta squilibrata, inattività fisica;
- malattie cardiovascolari;
- obesità;
- diabete mellito;
- dislipidemia;
- colesterolo alto;
- livelli elevati di omocisteina: questo può essere dovuto sia a fattori e fisiologici sia acquisiti, ovvero per una dieta povera di vegetali o per l'assunzione di alcuni farmaci e per alcune malattie ereditarie;
- ipertensione arteriosa.
I rischi dell'ipertensione arteriosa
L'ipertensione arteriosa può causare più facilmente un Ictus emorragico, in concomitanza con altri fattori di rischio.
L'ipertensione arteriosa è uno dei principali fattori di rischio dell'ictus emorragico. Valori molto alti (al di sopra dei 160-180 di MAX e al di sopra dei 100 di MIN) aumentano il rischio di ictus cerebrale, ma anche il rischio di danni ad altri organi come il cuore, arterie, reni.
Da un punto di vista nutritivo, l'ipertensione arteriosa può essere dovuta dal troppo uso del sale nel cibo: andrebbe, dunque, ridotto. Particolari studi hanno, infatti, dimostrato che popolazioni a basso consumo di sale hanno valori molto bassi di pressione arteriosa.
Il cuore, che richiede sempre più ossigeno ed energia per contrarsi, subisce un ispessimento e il suo esaurimento porta a un'insufficienza cardiaca. L'aorta può dilatarsi fino addirittura a rompersi: ciò conduce alla morte. Anche le arterie coronarie e le carotidi aumentano il tono vascolare e lo spessore, l'elasticità si riduce fino a favorire una trombosi e il progredire dell'aterosclerosi, che conducono, dunque, a un ictus o a un infarto.
I rischi dell'obesità e diabete
Anche una situazione di obesità può causare un ictus: esso rappresenta uno dei principali problemi di salute pubblica in tutto il mondo.
L'eccessivo accumulo di grasso corporeo è caratterizzato principalmente da una dieta molto scorretta e da una vita troppo sedentaria: l'alimentazione e l'attività fisica sono molto importanti per stare bene e sono fortemente influenzati da fattori sociali, economici e culturali. Sembra, infatti, che le popolazioni più svantaggiate da un punto di vista socioeconomico tendano a consumare più carne, grassi e carboidrati piuttosto che frutta e verdura, e a curare meno il proprio benessere fisico.
Con l'obesità insorgono altri disturbi come difficoltà nella respirazione, problemi alle articolazioni, una riduzione nella mobilità, disturbi all'apparato digerente e altri di carattere psicologico. La distribuzione del grasso nel corpo può essere controllata con diversi metodi: misurando le pieghe della pelle e rapportando la circonferenza della vita e dei fianchi, o con tecniche quali gli ultrasuoni, la TAC o la risonanza magnetica.
Altro aspetto essenziale per evitare il rischio di ictus è tenere sotto controllo i valori del glucosio nel sangue (glicemia), per scongiurare l’insorgenza del diabete, una delle malattie metaboliche più diffuse, caratterizzata, appunto, da anomalie nel metabolismo di carboidrati, grassi e proteine. L'organismo si viene a trovare in una situazione in cui non trae beneficio dall'alimentazione, nonostante il cibo sia ingerito e digerito in maniera regolare. Naturalmente il benessere generale e un compenso glicemico migliorano anche praticando un' attività fisica regolare da seguire almeno 3-5 volte la settimana, poichè rappresenta uno dei fattori fondamentali per un ottimo controllo del diabete.
Per approfondire:Prevenzione ictus: come intercettare i fattori di rischio
Sintomi
Come riconoscere i segni di un ictus?
Spesso non si osservano o non si avvertono sintomi “premonitori” soprattutto nell’ictus emorragico, ma alcune condizioni sintomatologiche possono considerarsi “campanello di allarme” consigliando un sollecito consulto medico. Vediamo quali possono essere i possibili sintomi di un ictus.
I sintomi di un ictus ischemico possono riguardare una storia di sensazione di vertigini, anche improvvise come si può per esempio verificare nelle stenosi dell’arteria succlavia, il cui ostacolo al passaggio di sangue crea una diminuzione dell’apporto sanguigno al cervello (sindrome da furto della succlavia)
A seconda dell’arteria interessata si possono avere:
- perdita di equilibrio,
- difficoltà alla coordinazione di alcuni movimenti,
- difficoltà nel parlare e/o nel comprendere le parole ascoltate,
- debolezza che può giungere alla paralisi di un emilato corporeo (emiparesi facio-brachio-crurale), ma anche per esempio solo dell’emivolto o di un solo arto a seconda della sede colpita di rappresentazione del corpo sulla corteccia cerebrale (Homunculus di Penfield).
![]()
Face, Arm, Speech, Time: segnali da riconoscere e cosa fare in caso di ictus
In tali situazioni una diagnosi precoce può ridurre i danni ottenendosi la restitutio ad integrum ovvero il ripristino anche completo del deficit. Quando si manifestano questi sintomi (che possono peggiorare come regredire nelle ore successive) è consigliabile sottoporsi a dei controlli clinici o a una visita presso il proprio medico poichè c’è il rischio concreto che si presenti un ictus più grave
Per quanto riguarda l’ictus emorragico, i sintomi prodromici spesso mancano e il quadro si manifesta subito in tutta la sua gravità.
Una forte cefalea che compare all’improvviso (soprattutto in sede nucale), a seguito di uno sforzo fisico (molto frequente a seguito di un atto sessuale) deve consigliare di recarsi il più presto possibile da un medico o in un Pronto Soccorso.
Per approfondire:L'attacco ischemico transitorio (TIA)
Diagnosi e riabilitazione
Cosa fare in caso di ictus?
I sintomi di esordio dell'ictus ischemico sono drammatici, ma spesso, con la diagnosi precoce e la conseguente terapia, si possono avere completi o comunque soddisfacenti recuperi.
Sia che si tratti di ictus ischemico o di ictus emorragico, le conseguenze possono essere molto gravi, anche se l’ictus emorragico si presenta con un quadro clinico molto più drammatico.
Nel caso di ictus ischemico non è mai indicato un intervento chirurgico d’urgenza (potendo eventualmente procrastinare l'intervento di disostruzione carotidea (chirurgia diretta dell’ateroma, stent ecc.), mentre ci si può trovare nella necessità di praticare una terapia trombolitica d’urgenza da effettuarsi però in apposite Unità specialistiche (Stroke Unit).
L’esame che va effettuato immediatamente in caso di ricovero in un Pronto Soccorso è la TC (Tomografia Computerizzata) encefalo che consente di confermare o meno il sospetto diagnostico, quindi di valutare la presenza di una lesione e la sua natura ischemica, la sua localizzazione e il grado di estensione.
Nel caso di ictus emorragico (ESA o ematoma) è molto importante intervenire tempestivamente in ogni caso e la terapia è quasi sempre chirurgica o intervenendo direttamente sull’aneurisma escludendo la sacca dal circolo sanguigno o rimuovendo i coaguli che costituiscono l’ematoma.
Una chirurgia precoce nell’ictus emorragico come una terapia trombolitica precocissima nell'ictus ischemico (entro max 6 ore dall’esordio) spesso portano a una guarigione senza esiti deficitari.
In altri casi rimangono danni permanenti, con esiti invalidanti di diversa intensità e gravità.
L'ictus rimane comunque una seria emergenza che richiede necessariamente un ricovero immediato presso un ospedale. Naturalmente è importante che ci sia la disponibilità di strutture adeguatamente attrezzate e personale medico specializzato nella cura dell'ictus. Solo in questi casi si può avere la possibilità di ridurre la mortalità e la morbilità dovute all’ictus e avere maggiori chances in un recupero funzionale, a volte più che soddisfacente, ma spesso anche completo, con l’ausilio ’indispensabile di un programma riabilitativo da instaurare immediatamente, trascorsa ovviamente la fase acuta d’esordio.
Guarda il video: Mal di testa o malattia grave?
Terapia
Come si cura l'ictus?
La terapia dell'ictus cerebrale ischemico, una volta instaurato o diversamente come prevenzione in presenza di patologia cardiaca a rischio, si effettuata con la somministrazione di farmaci ( detti antiaggreganti e trombolitici).
Nel caso di ictus ischemico in evoluzione, come accennato sopra, la terapia trombolitica d’urgenza va effettuata in centri specializzati, le Stroke Unit, ma l’efficacia del trattamento è massima entro le prime ore dell’evento (max 6 ore). Da qui l’importanza di un sistema di Soccorso immediato e, nel sospetto, l’immediato trasporto del paziente,non già all’ospedale più vicino,ma a quello dove è presente la Stroke Unit.
Quando l'ictus riguarda una area più estesa del cervello ciò significa che l’ostruzione del vaso si è verificata prima della distribuzione dei vari rami alle diverse zone cerebrali, potendo danneggiare addirittura un intero emisfero. E questo uno dei casi più gravi di lesione ischemica, i cui danni funzionali difficilmente non sono permanenti .
In molti casi però una soddisfacente ripresa dei deficit è favorita dalle cure riabilitative e fisiochinesiterapiche, grazie alla cosiddetta neuroplasticità che favorisce la regressione dei sintomi perchè altre zone cerebrali possono concorrere a sostituire, anche se in parte, la funzionalità compromessa.
Prevenzione
Stile di vita e alimentazione: come prevenire l'ictus?
Per stare lontani da un possibile ictus è bene tenere un regolare stile di vita, quindi evitando il fumo e l'alcol, la sedentarietà e l'ipercolesterolemia. È necessario tenere sempre sotto controllo le malattie croniche come il diabete, l'ipertensione e altri problemi cardiaci: in questi casi si consiglia sempre di seguire qualche terapia farmacologica efficace, per le persone dai 50 anni in su sono consigliabili dei controlli periodici.
Smettere di fumare, evitare l’assunzione costante di alcolici, ridurre il sale negli alimenti, praticare una qualsiasi attività fisica (camminare, fare le scale, ballare, andare in piscina o in bicicletta, ecc.).
Al di là del fatto che una opportuna informazione resta la prevenzione principale, è importante seguire i consigli del proprio medico e dello specialista, ovvero il periodico controllo della propria salute cardiovascolare. Così agendo il rischio di eventi patologici gravi può diminuire di un terzo e consente di cogliere precocemente segni e sintomi, altrimenti spesso sottovalutati dal paziente e di intervenire tempestivamente anche quando ci possono essere dei dubbi.
È preferibile quindi un consulto, un esame in più che uno in meno.
Per approfondire:La dieta e regole per la prevenzione di malattie cardiovascolari
Quali esami fare per prevenire l'ictus?
Dopo i 60-65 anni, ma anche prima in presenza di familiarità per ictus (altri casi di ictus cerebrale negli ascendenti), è buona norma effettuare un esame delle carotidi per studiare le placche arterosclerotiche e il livello di occlusione, mediante l’esame EcocolorDoppler.
Se il restringimento è maggiore del 70% e si sono avuti casi di ictus, si può intervenire con l’applicazione di uno stent (dispositivo metallico che dilata il lume vascolare), intervento che permette di normalizzare il flusso del sangue. L’intervento ha i suoi rischi,ma come per ogni atto terapeutico, bisogna valutare la preponderanza del benefico sul rischio.
Se, invece, l'occlusione è totale l’applicazione dello stent non è possibile e bisogna effettuare senza indugio l’asportazione chirurgica diretta della placca (endoarteriectomia) o eseguire un by-pass a livello della carotide occlusa. In alcuni rari casi è necessario praticare un by-pass tra una arteria superficiale del cranio e una della corteccia cerebrale. In altri casi si può evitare l’intervento se il circolo arterioso controlaterale compensa sufficientemente lo scarso apporto dal lato patologico. Naturalmente bisogna rivolgersi ai centri super-specializzati, ovvero Centri di Neurochirurgia e di Chirurgia vascolare.
Attualmente la ricerca sta portando avanti degli studi relativamente ad alcuni farmaci neuroprottettivi da somministrarsi subito dopo un attacco di ictus cerebrale allo scopo di proteggere il tessuto nervoso, riducendo il rischio di avere un'invalidità permanente. Purtroppo, però, tali studi hanno al momento carattere sperimentale, ma il continuo progredire della ricerca fa ben sperare.