Tumore del collo dell'utero e Papilloma virus (HPV): diagnosi e prevenzione
Il tumore del collo dell'utero (o della cervice) è una forma molto diffusa di cancro femminile e tra i suoi fattori di rischio c'è l'infezione da Papilloma Virus (HPV) che si può prevenire con la vaccinazione e gli screening periodici (Pap-test, HPV-test, colposcopia).
Indice
Cos'è il tumore del collo dell'utero?
Il tumore del collo dell'utero (o cervicocarcinoma) è una delle forme più diffuse di cancro dell’apparato genitale femminile che colpisce la cervice, appunto il collo dell’utero. In Italia colpisce circa 2.400 persone all’anno e si aggiunge agli altri tumori ginecologici (dell’endometrio, dell’ovaio, della vulva e della vagina) che tutti insieme arrivano a colpire circa 16.000 donne nel nostro paese ogni anno.
Come si forma il tumore del collo dell'utero?
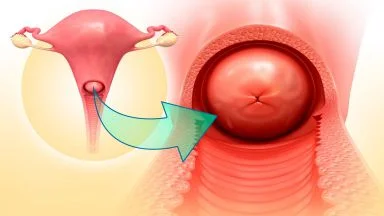
Il rivestimento della cervice uterina a livello dell’esocervice (o portio) è costituito dall’epitelio (o tessuto) squamoso, mentre a livello dell’endocervice (porzione sopravaginale) è costituito dall’epitelio cilindrico muco-secernente. Il limite tra i due tessuti è costituito dalla giunzione squamo-colonnare.
La sostituzione del tessuto colonnare da parte di quello squamoso si definisce metaplasia ed è un processo essenzialmente fisiologico che può trasformarsi in displasia. Tale lesione è caratterizzata da un progressivo aumento della proliferazione cellulare e da alterazioni della differenziazione dell’epidermide, della stratificazione e della maturazione. Finché le cellule cancerizzate dell’epitelio non superano la membrana basale, la lesione si definisce cancro pre-invasivo o neoplasia intraepiteliale cervicale (CIN).
Esistono tre diversi gradi di CIN:
- CIN I displasia lieve: interessa 1/3 dell’epitelio. Massima incidenza tra 16 e 20 anni, chance del 50% di regressione spontanea.
- CIN II displasia moderata: interessa 2/3 dell’epitelio. Massima incidenza a 25 anni.
- CIN III displasia severa: interessa tutto lo spessore epiteliale (carcinoma in situ). Massima incidenza a 35 anni. Solo nel 5-7% dei casi la CIN compare nel post-menopausa.
Fattori di rischio
I fattori che incidono sulla formazione della neoplasia possono essere:
- Un inizio precoce della vita sessuale della donna
- L’infezione da HPV (Papilloma virus).
In particolare, l’infezione da Papilloma virus nei suoi diversi ceppi ha una comprovata responsabilità sull’insorgenza del tumore della cervice:
- HPV 16-18: rischio elevato
- HPV 31: medio rischio
- HPV 6-11: basso rischio
Il Papilloma virus (HPV)
Il papilloma virus (HPV, Human Papilloma Virus) è un virus molto frequente nell’area genitale: si calcola che almeno l’80% delle donne ne verrà a contatto nell’arco della vita.
Poiché viene trasmesso attraverso la pelle e le mucose, la causa di trasmissione più probabile è la via sessuale, anche se sono state considerate anche altre vie di contagio. L’infezione è spesso asintomatica e chi ne è colpito non sa di esserlo, aumentando il rischio della sua trasmissione.
Esistono circa 200 sottotipi di virus e tra essi 35 prediligono l’area genitale. Tra questi ultimi oggi si distinguono due gruppi:
- virus “a basso rischio”, che possono causare i condilomi genitali o condilomi anali visibili ad occhio nudo o altre manifestazioni non visibili ma altrettanto transitorie;
- virus “ad alto rischio” che danno per lo più manifestazioni transitorie non visibili, ma correlati con i tumori del collo dell’utero.
Ritrovare la positività a questo tipo di virus non significa automaticamente malattia, in quanto in genere si tratta di un’infezione passeggera che permane per diversi mesi e si risolve spontaneamente senza creare problemi.
L’incidenza dell’infezione da HPV è molto alta (circa 8 persone su 10) e, nella maggior parte dei casi, viene eliminata dal nostro sistema immunitario senza conseguenze. Quando questo non avviene e l’infezione persiste nell’organismo, si possono sviluppare patologie che colpiscono sia le donne che gli uomini e che possono essere benigne o maligne (come il tumore al collo dell’utero).
HPV: non solo cancro alla cervice uterina
Il cancro della cervice uterina è il tumore più conosciuto dovuto ad HPV, ma il virus può determinare nella donna anche infezioni della vulva e della vagina, nel maschio cancro del pene o dispermia, ed in entrambi i sessi infezioni e cancri anali, orofaringei e dell’esofago.
Il virus non è responsabile soltanto di lesioni che esitano, col tempo, in cancro, ma anche di lesioni come i condilomi genitali o la papillomatosi laringea che rappresentano, per la loro frequenza e l’elevato rischio di cronicità e recidive, un importante peso per il paziente e la società.
Esistono circa 150 tipi di HPV, che si distinguono per la loro aggressività: alcuni (come HPV 16, 18, 31, 33, 35, 45, 52 e 58) sono stati riconosciuti come ad alto rischio oncogeno, mentre altri (come HPV 6 e 11) si associano ad un minor rischio oncogeno.
Rischio di trasmissione dell'HPV
Tutte le persone che entrano in contatto con il virus sono soggetti potenzialmente a rischio. Per quanto riguarda le infezioni dei genitali, in particolare, tutte le persone sessualmente attive possono contrarre l'HPV. Nelle donne, generalmente, i picchi di infezione si registrano subito dopo l’inizio dell’attività sessuale e in menopausa, anche se il rischio di contrarre l’infezione non si annulla mai del tutto. Per quanto riguarda l'HPV negli uomini, la possibilità di contrarre il virus rimane costante a ogni età.
Per approfondire:Cosa fa l'HPV nell'uomo e nella donna?
Il PAP-TEST e gli screening
L’American College of Obstetricians and Gynecologists raccomanda uno screening citologico annuale per la maggior parte delle donne e sottolinea che ogni eventuale intervallo protratto deve risultare da una scelta informata della donna.
Le lesioni precancerose possono essere individuate con metodiche non invasive (Pap test e colposcopia).
Esistono strategie terapeutiche efficaci per eradicare le lesioni precancerose e il cervicocarcinoma invasivo in stadio iniziale.
Il PAP-TEST
Il Pap-test è un esame basato sullo studio delle cellule che normalmente sfaldano dal collo dell’utero, che possono essere prelevate sia dall’esocervice, che dall’endocervice. Il materiale prelevato viene “strisciato” su un apposito vetrino, fissato, colorato e osservato al microscopio: si possono in tal modo osservare anomalie cellulari o vere e proprie cellule tumorali.
La colposcopia
Il pap test è un esame molto affidabile per evidenziare la presenza di possibili alterazioni del tessuto del collo dell’utero (cervice uterina o portio). La conferma però della reale presenza di alterazioni e la sicura individuazione del tipo di alterazione sono fornite unicamente dall’effettuazione di ulteriori accertamenti: colposcopia ed eventualmente biopsia.
La colposcopia:
- Aumenta l’attendibilità del PAP test
- È utile associarlo sempre all’esame citologico
- È indispensabile per la diagnosi istologica definitiva mediante biopsia mirata.
I tempi di osservazione sono i seguenti:
- Osservazione dopo acido acetico al 5%
- Eventuale biopsia mirata
- Osservazione dopo soluzione iodo-iodurata di Lugol (test di SCHILLER).
È estremamente raro che un tumore del collo dell’utero insorga dopo pap test negativo, spesso l’invito del ginecologo a eseguire questi esami di approfondimento può fare insorgere alcune preoccupazioni. Ma nella maggior parte dei casi le alterazioni che emergono dal Pap-test si riferiscono a infiammazioni o lesioni pre-tumorali, per risolvere le quali è sufficiente eseguire controlli periodici oppure sottoporsi a cure ambulatoriali.
Per approfondire:Tumore del collo dell'utero: come fare prevenzione?
Prevenzione: il vaccino contro l’HPV
Poiché non esistono cure dall’infezione, per proteggersi dal Papilloma virus, oltre agli screening periodici, è consigliata la vaccinazione.
Sono disponibili già da molti anni due vaccini anti-HPV che sono attualmente indicati per entrambi i sessi:
- bivalente contro i tipi 16 e 18
- quadrivalente contro i tipi 6, 11, 16 e 18
Recentemente, è entrato in commercio anche un vaccino 9-valente, che contiene oltre ai tipi contenuti nel quadrivalente, anche i tipi ad alto rischio 31, 33, 45, 52, 58 con un potenziale di prevenzione che passa da circa il 70% a quasi il 90% per tutti i tumori associati ad HPV.
Quando fare il vaccino?
La vaccinazione anti HPV è consigliata in giovane età in quanto la risposta del sistema immunitario è maggiore e, quindi, il beneficio è massimo. Inoltre, la vaccinazione induce una protezione più efficace se effettuata prima di un possibile contatto con il virus e, quindi, prima dell’inizio dell’attività sessuale, dal momento che il virus si trasmette in particolare attraverso i rapporti sessuali.
Il nuovo Piano Nazionale Prevenzione Vaccini 2017-2019 stabilisce che il dodicesimo anno di vita è l’età preferibile per l’offerta attiva della vaccinazione anti-HPV a femmine e maschi, ponendosi come obiettivo la massima protezione da tutte le patologie HPV-correlate direttamente prevenibili con la vaccinazione in entrambi i sessi.
In particolare il vaccino viene somministrato con le seguenti modalità:
- Vaccino bivalente: due dosi, nell’arco di circa sei mesi, tra i 9 e i 14 anni inclusi. Dai 15 anni in poi, invece, con tre dosi, sempre nell’arco di sei mesi.
- Vaccino quadrivalente: due dosi, nell’arco di circa sei mesi, tra i 9 e i 13 anni inclusi. Dai 14 anni in poi, invece, con tre dosi, sempre nell’arco di sei mesi.
- Vaccino 9-valente: 2 dosi (con la seconda dose dai 5 ai 13 mesi dopo la prima) dai 9 ai 14 anni di età. Dai 15 anni di età con 3 dosi (0, 2, 6 mesi).
Per assicurare la protezione, è importante non interrompere il ciclo vaccinale.
Per approfondire:Condilomi e infezioni da HPV in calo grazie al vaccino
Sicurezza ed efficacia del vaccino
È stata dimostrata l’efficacia e la sicurezza dei vaccini. Inoltre, i vaccini non contengono il virus, questo significa che in nessun modo possono essere infettanti e causare malattie da HPV. Gli effetti collaterali che possono eventualmente manifestarsi in seguito alla vaccinazione sono generalmente modesti e di breve durata.
Un recente studio, condotto da Peter Sasieni del King's College di Londra (pubblicato sulla rivista Lancet) ha dimostrato che nelle donne che sono state vaccinate contro l'HPV a 12-13 anni, il tasso di incidenza del tumore alla cervice uterina è ridotto dell'87%.
Per approfondire:Gennaio mese della prevenzione del tumore della cervice uterina
Altri strumenti di prevenzione
Oltre alla vaccinazione, come già detto l'alleato importante per la prevenzione è lo screening cervicale (con il Pap-Test o l’HPV-Test) che permette di diagnosticare in fase precoce il tumore e quindi di eliminarlo quando ancora non è diffuso.
Purtroppo, per le altre patologie tumorali da HPV non è possibile avvalersi di un sistema di screening organizzato, con la conseguenza che spesso tali patologie vengono diagnosticate in uno stadio avanzato.
È importante sapere che questi controlli riguardano esclusivamente il collo dell’utero. Per accertare lo stato di salute di tutto l’apparato genitale e per eventuali disturbi ginecologici è necessaria una visita specialistica. Per questa occorre rivolgersi agli ambulatori dei Consultori o agli ambulatori ospedalieri.
Per approfondire:Tumore dell'ovaio: dal PAP test la diagnosi precoce